Parasympatomimeetit
Parasympatomimeetit (joskus kolinomimeetit[1]) ovat ryhmä aineita, jotka vaikuttavat hermostossa välittäjäaine asetyylikoliinin tavoin. Parasympatomimeettejä käytetään lääkkeenä muun muassa Alzheimerin tautiin ja glaukoomaan eli silmänpainetautiin. Joitakin parasympatomimeettejä käytetään päihteinä: esimerkiksi tupakan sisältämä nikotiini kuuluu niihin. Voimakkaimpia parasympatomimeettejä käytetään hyönteistorjunta-aineina ja hermokaasuina. Aineita tunnetaan nykyisin useita kymmeniä. Niistä useita esiintyy luonnossa, ja monen myrkyllisen kasvi- ja sienilajin myrkyllisyys perustuu nimenomaan parasympatomimeetin vaikutukseen.
Lääkeaineryhmä: Parasympatomimeetit | |
 Virginiantupakka | |
 Nikotiini | |
| Käyttötarkoitukset | Alzheimerin tauti, glaukooma, myrkkynä, päihteenä |
| Antotavat | Useita |
| ATC-DDD | N07A Nikotiiniriippuvuus: N07BA |
| Mekanismi | AChR-agonisti tai koliiniesteraasin estäjä |
| Riippuvuus | Vaihtelee |
| Väärinkäyttö | Vaihtelee |
Erilaisten parasympatomimeettien vaikutusprofiileissa on eroja. Asetyylikoliinin muskariinin kaltainen ja nikotiinin kaltainen vaikutuksen ero on selvä. Myös sivuvaikutukset ja käyttömahdollisuudet eroavat jonkin verran toisistaan esimerkiksi farmakokinetiikan eli sekä elimistöön pääsyn, metabolian että elimistöstä poistumisen suhteen.
Parasympatomimeettivaikutus voi syntyä suoraan tai epäsuorasti: aine joko aktivoi suoraan solun asetyylikoliinireseptoria ja saa solussa aikaan vasteen tai estää koliiniesteraasi-nimisten entsyymien toiminnan, jolloin asetyylikoliinia kertyy niin, että reseptorit aktivoituvat enemmän. Koliiniesteraasin estäjiä kutsutaan antikoliiniesteraaseiksi.
Nimensä mukaisesti parasympatomimeetit vaikuttavat elimistöön kuin parasympaattinen hermosto tai vahvistavat parasympaattisen hermoston vaikutuksia kohde-elimissä, joita on useita eri puolilla elimistöä. Parasympatomimeetteihin nähden käänteisesti vaikuttavia, asetyylikoliinireseptoreita salpaavia, aineita kutsutaan antikolinergeiksi tai parasympatolyyteiksi. Vastaavasti tunnetaan sympatomimeetti ja sympatolyytti, jotka vaikuttavat sympaattiseen hermostoon.
Historia
Suorien parasympatomimeettien löytäminen
.jpg.webp)
Ensimmäisen tunnetun suoran parasympatomimeetin muskariinin eristi Oswald Schmiedeberg punakärpässienestä vuonna 1869. Hän kuvasi tarkasti sen farmakologisia ominaisuuksia. Oikein havainnoitujen ääreishermostovaikutusten lisäksi muskariinin luultiin aiheuttavan punakärpässienen huumaavat vaikutukset, mutta tämä osoittautui lähes vuosisadan kuluttua harhakäsitykseksi, sillä huumaavat ainesosat ovat muskimoli ja iboteenihappo, joilla on eri vaikutusmekanismi.[2][3][4]
Hyvin pian, vuonna 1875, eristettiin myös pilokarpiini, ja Adolf Weber totesi sen supistavan pupillia, lisäävän syljen ja hien eritystä sekä alentavan silmänpainetta glaukoomapotilailla. Pilokarpiinia käytetään glaukooman hoitoon edelleen. Sitä käytettiin turvotuksen hoidossa hikoiluttavan vaikutuksen vuoksi aina 1920-luvulle asti, jolloin keksittiin parempia nesteenpoistolääkkeitä. Pilokarpiinin kemiallisia muunnoksia ei ole kliinisessä lääketieteellisessä käytössä, mikä johtunee siitä, että se on erittäin tehokas ja hyvin siedetty nykyisissä käyttötarkoituksissaan.[2][5]
Hermoston oma kolinerginen välittäjäaine asetyylikoliini oli syntetisoitu eli sitä valmistettiin kemiallisesti jo 1867, mutta vasta Henry Dale kiinnitti huomiota sen farmakologiaan. Hän nimitti 1914 ainetta ”parasympatomimeetiksi”, koska sen vaikutukset muistuttivat parasympaattisen hermoston ärsytystä. Hän kuitenkin totesi, että aineella ei ollut potentiaalia kliiniseen lääketieteelliseen käyttöön, koska se hajosi elimistössä hyvin nopeasti. Hermosolujen tiedonvälitysmekanismi selvisi vasta myöhemmin – asetyylikoliini oli ensimmäinen havaittu välittäjäaine. Muita koliinin estereihin kuuluvia aineita yleistyi lääkekäyttöön 1930-luvulla, ja ne ovat edelleen pilokarpiinin ohella tärkeimmät lääkkeenä käytettävät parasympatomimeetit.[2][6]
Antikoliiniesteraasien löytäminen
Länsi-Afrikassa kasvavan kalabarpavun siemenissä esiintyvä alkaloidi nimeltä fysostigmiini (eseriini) oli ensimmäinen tunnettu antikoliiniesteraasi. Thomas Fraser osoitti 1863 sen supistavan silmäterää, ja Douglas Argyll Robertson huomasi atropiinin estävän vaikutuksen. Fysostigmiini eristettiin puhtaana 1864. Ludwig Laqueur suositteli sitä glaukoomalääkkeeksi vuonna 1877, ja se onkin edelleen merkittävimpiä parasympatomimeettiryhmän glaukoomalääkkeitä pilokarpiinin ohella. 1905 havaittiin, että silmäkuopassa sijaitsevan ganglion ciliare -hermon poiston jälkeen fysostigmiini ei enää supista silmäterää. Tästä pääteltiin vaikutuksen olevan välillinen, mikä pitääkin paikkansa.[2]
Friedrich Jolly ehdotti vuonna 1895 fysostigmiiniä lääkkeeksi lihasheikkoutta aiheuttavaan myasthenia gravis -sairauteen, mutta käyttö ei yleistynyt. Sen sijaan samankaltainen neostigmiini, joka oli ensimmäinen synteettinen antikoliiniesteraasi, mahdollisti sairauden hoidon. Neostigmiiniä alettiin 1931 käyttää ruoansulatuskanavan stimuloijana.[2]
Organofosfaatit – pysyvävaikutteiset antikoliiniesteraasit

Philippe de Clermont syntetisoi 1854 ensimmäisen organofosfaattiryhmän antikoliiniesteraasin, tetraetyylipyrofosfaatin. Organofosfaatit estävät asetyylikoliiniesteraasin toiminnan pysyvästi eli irreversiibelisti, minkä vuoksi ne ovat voimakkaita ja vaikutus on erittäin pitkäkestoinen. Saksassa niitä alettiinkin 1939 etsiä systemaattisesti hyönteismyrkyiksi ja myöhemmin kemialliseen sodankäyntiin. Näin syntyivät muun muassa taistelukaasut sariini, somaani ja tabuuni, jotka ovat hengenvaarallisia jo alle 10 mg annoksella ihon kautta, sekä hyönteismyrkky parationi. Liittoutuneet tutkivat samoja aineita ja kehittivät muun muassa fluostigmiinin. Nykyään organofosfaatteja on syntetisoitu yli 50 000, joista 50:tä on valmistettu teollisesti. Nykyään joitakin organofosfaatteja käytetään pitkän vaikutusaikansa vuoksi glaukoomalääkkeenä viimeisenä vaihtoehtona.[2][7]
Organofosfaattien käyttö hyönteismyrkkyinä alkoi Suomessa 1940-luvun lopulla. Lehdistö kertoi 1954 näkyvin otsikoin parationin käytöstä itsemurhamyrkkynä Saksassa ("Bladan-itsemurhat", erään parationivalmisteen mukaan). Organofosfaatti-itsemurhat yleistyivät Suomessakin valmisteiden rajoittamattoman myynnin, lehdistön tiedotusten ja mahdollisesti joidenkin psykologisten tekijöiden seurauksena. Torjunta-aineilla tehtyjen itsemurhien huippuvuonna 1958 puolet myrkytysitsemurhista oli tehty torjunta-aineilla. Tapausten määrä alkoi vähentyä, kun myrkyllisimmät torjunta-aineet tulivat luvanvaraisiksi.[7][8]
Korkein totuus -niminen uskonnollinen liike käytti sariinia vuoden 1995 terrori-iskussa Tokion metroon. Iskun tekoaikaan paikalla olleista yli 10 kuoli ja satoja sairastui. Tapauksen johdosta organofosfaatteihin kuuluvien taistelukaasujen havaittiin olevan jatkuva ja merkittävä huolenaihe. Niitä on nimittäin suhteellisen helppoa valmistaa sodankäynnin ja terrorismin tarkoituksiin. Taistelukaasuihin varautuminen edellyttää vähintään riittävää tietämystä niitä vastaan suojautumisesta.[7][9]
Vaikutusmekanismi
Hermosto ja asetyylikoliinireseptorit lyhyesti

Hermosto on hermosoluihin eli neuroneihin ja niiden sähkökemialliseen viestintään perustuva tiedonvälitys- ja säätelyjärjestelmä, joka jakautuu anatomisesti edelleen keskus- ja ääreishermostoon. Hermostossa viestit välittyvät siten, että hermosoluun saapuu sähkökemiallinen impulssi, joka saa solun vapauttamaan tiettyä välittäjäainetta sen ja viereisen hermosolun välitilaan eli synapsiin. Välittäjäaine kiinnittyy sille tarkoitettuun reseptoriin, jolloin reseptori aktivoituu ja viesti pääsee välittymään kohti seuraavaa hermosolua. Välittäjäaineet voivat kiihdyttää, estää tai muulla tavoin mukauttaa reseptorin toimintaa. Viestin välittymisen jälkeen jokin entsyymi hajottaa välittäjäaineen tai se siirtyy takaisin hermosoluun.[10]
Asetyylikoliini on tärkeä välittäjäaine kaikkialla hermostossa ja säätelee monia elintoimintoja. Asetyylikoliinireseptoreita on kahta alatyyppiä, nikotiini- ja muskariinireseptoreita. Asetyylikoliini voi kiinnittyä kummankin alatyypin reseptoreihin ja kiihdyttää niiden toimintaa. Asetyylikoliinin lisäksi on olemassa suuri määrä aineita, jotka voivat kiinnittyä jommankumman tai molempien alatyyppien reseptoreihin ja mukauttaa niiden toimintaa. Asetyylikoliinia hajottava entsyymi on koliiniesteraaseihin kuuluva asetyylikoliiniesteraasi.[2][11]
Parasympatomimeetit
Parasympatomimeettivaikutus voi syntyä kahdella eri tavalla. Suorat parasympatomimeetit kiinnittyvät jommankumman tai kummankin alatyypin asetyylikoliinireseptoreihin ja kiihdyttävät niiden toimintaa eli toimivat reseptoreiden agonisteina. Nämä voidaan jakaa edelleen muskariini- tai nikotiiniagonisteihin sen mukaan, kumman alatyypin reseptoreihin ne vaikuttavat. Osa parasympatomimeeteistä vaikuttaa epäsuorasti estämällä koliiniesteraasin toiminnan, jolloin asetyylikoliinia kertyy synapsiin ja hermoimpulsseja välittyy enemmän kuin normaalisti. Näitä aineita nimitetään antikoliiniesteraaseiksi. Parasympatomimeetit vaikuttavat samoin kuin asetyylikoliinilla kohde-elimiinsä vaikuttava parasympaattinen hermosto tai vahvistavat parasympaattisen hermoston vaikutusta niissä; niillä on vaikutuksia myös keskushermostoon, ja suurina annoksina ne voivat aktivoida sympaattista hermostoa vaikuttamalla sympaattisissa hermosolmuissa. Parasympaattisen hermoston ohjaamia elimiä on eri puolilla elimistöä. Parasympatomimeettien vaikutusta nimitetään myös ”kolinergiseksi stimulaatioksi” – sana ”kolinerginen” voi viitata asetyylikoliinia erittävään tai sen välityksellä stimuloituvaan hermosoluun, tai vaihtoehtoisesti asetyylikoliinin tavoin vaikuttavaan aineeseen.[2][12]
Lääketieteellinen käyttö
Parasympatomimeettien lääketieteellinen käyttö rajoittuu lähinnä silmälääketieteeseen ja anestesiologiaan. Keskushermostoon vaikuttavia antikoliiniesteraaseja käytetään Alzheimerin taudin hoitoon. Monet reseptoreita suoraan aktivoivat parasympatomimeetit ovat kemialliselta rakenteeltaan koliinin estereitä – kuten myös hermoston oma asetyylikoliinireseptoreita aktivoiva välittäjäaine asetyylikoliini – tai muistuttavat muutoin rakenteeltaan asetyylikoliinia. Tehokkaimmissa yhdisteissä kvaternaariseen typpiatomiin on kiinnittynyt kolme metyyliryhmää. Antikoliiniesteraasit ovat useimmiten karbamaattijohdannaisia (neostigmiiniryhmä), ja monissa niistäkin on kvaternaarinen typpiatomi.[2]
Glaukooma
- Katso myös: Glaukooman hoito

Glaukooman eli silmänpainetaudin hoidossa käytettäviä parasympatomimeettejä ovat pilokarpiini, fysostigmiini, karbakoliini ja ekotiopaatti. Keskeisin yhdiste on pilokarpiini, joka on Pilocarpus-suvun kasvien, muun muassa Brasiliassa kasvavan Pilocarpus jaborandi -pensaan lehdistä saatava alkaloidi.[2][13]
Glaukoomassa silmäkammioissa oleva neste ei pääse poistumaan, koska jokin poistumisreitti on tukossa, jolloin kohoava silmänpaine vahingoittaa näköhermoa. Normaalisti takakammioon erittynyt kammioneste siirtyy ensin etukammioon, sieltä kammiokulmaan ja lopulta Schlemmin kanavan kautta verenkiertoon.[14] Akuutissa ahdaskulmaglaukoomassa (jossa kammiokulma on tukossa) pilokarpiini avaa kammiokulmaa, jolloin kammionesteen poistuminen helpottuu ja silmänpaine alenee. Avokulmaglaukoomassa (jossa itse kammiokulma on avoinna, mutta Schlemmin kanavat ovat tukkeutuneet) se lisää kammioveden poistumista avaamalla tukkeutuneita Schlemmin kanavia. Asetyylikoliiniesteraasi ei hajota pilokarpiinia.[2]
Fysostigmiini on pilokarpiinin ohella tärkein glaukooman hoidossa käytettävä antikoliiniesteraasi. Koska fysostigmiini imeytyy hyvin ja läpäisee veri-aivoesteen tehokkaasti, kyynelkanavat tulee tukkia silmätippojen antamisen jälkeen painamalla, jotta lääkettä ei joutuisi muualle kuin silmään.[2]
Ekotiopaatti on organofosfaattijohdos, jota käytetään glaukoomapotilailla, joilla muut lääkkeet eivät tehoa. Aine estää asetyylikoliiniesteraasia pysyvästi, ja sen käytön ja potilaalle antamisen yhteydessä tulee olla huolellinen, jottei lääke aiheuttaisi systeemisiä eli verenkierron välityksellä kaikkialle elimistöön ulottuvia haittavaikutuksia. Ekotiopaatti on ainoa kliinisessä lääketieteellisessä käytössä oleva organofosfaatti.[2]
Alzheimerin tauti
- Katso myös: Alzheimerin taudin hoito
Alzheimerin tauti on yksi yleisimmistä vanhuusiän dementiaa aiheuttavista sairauksista, joka rappeuttaa ihmisen muistin ja sitä kautta henkiset kyvyt. Sairaudessa eräs biokemiallisesti selvä muutos on aivojen kolinergisen toiminnan heikkeneminen, ja koska parasympatomimeeteillä on kolinergistä järjestelmää stimuloiva vaikutus, yksi niiden merkittävimmistä lääketieteellisistä käyttötarkoituksista liittyykin juuri tähän sairauteen. Alzheimerin taudissa käytettävät parasympatomimeetit ovat vaikutusmekanismiltaan antikoliiniesteraaseja.[15]
Alzheimerin taudissa asetyylikoliinia syntetisoivan koliiniasetyylitransferaasi-nimisen entsyymin toiminta heikkenee ja hermosoluja sekä synapseja tuhoutuu. Parasympatomimeetit tehostavat eniten niiden aivoalueiden toimintaa, joissa kolinergisen järjestelmän hermosolut ja synapsit ovat säilyneet. Yksi tällainen on otsalohko, jossa parasympatomimeettien vaikutus vähentää käyttäytymisen häiriöoireita. Lisäksi parasympatomimeetit parantavat vuorokausirytmiä, mikä saattaa johtua talaamisen ja kortikaalisen kolinergisen toiminnan tehostamisesta.[15]
Takriini eli tetrahydroaminoakridiini oli ensimmäinen kliinisesti käytetty antikoliiniesteraasi. Takriinia annetaan lyhytvaikutteisuutensa vuoksi neljä kertaa vuorokaudessa. Se aiheutti sivuvaikutuksena maksaentsyymiarvojen nousua sekä perifeerisiä kolinergisiä haittavaikutuksia, kuten pahoinvointia. Takriinin käyttö on nykyisin vähäistä. Uudempia Alzheimerin taudin hoitoon käytettäviä antikoliiniesteraaseja ovat donepetsiili, galantamiini ja rivastigmiini.[15] Rivastigmiinillä voidaan lääkitä myös Parkinsonin tautia sairastavien potilaiden dementiaa.[16]
Myasthenia gravis
Lihasheikkoutta aiheuttavan myasthenia gravis -autoimmuunisairauden hoitoon käytetään distigmiiniä ja neostigmiiniä; Suomessa ainoastaan distigmiiniä. Sairaudessa muodostuu motorisen päätelevyn nikotiinireseptoreihin kiinnittyviä autovasta-aineita, minkä seurauksena päätelevyjen lepopotentiaalit laskevat viidennekseen normaalista. Sairauden syyt ovat epäselvät. Antikoliiniesteraasit poistavat oireet, mutta eivät paranna sairautta. Sairauden hoitoon on muitakin mahdollisuuksia kuin antikoliiniesteraasit.[2]
Myasthenia graviksen diagnostiikassa on käytetty edrofonia (niin sanottu tensilon-testi), joka on antikoliiniesteraasi mutta ei karbamaattijohdannainen. Edrofonin vaikutus kestää vain muutaman minuutin, koska se irtoaa entsyymistä hyvin nopeasti. Edrofoni kiinnittyy neostigmiinin tavoin entsyymin anioniosaan, mutta vain löyhästi vetysillan välityksellä esteriosan histidiinin imidatsolityppeen.[2]
Muita käyttötarkoituksia


Parasympatomimeetit helpottavat virtsaamista, koska virtsarakon jännitys kohoaa ja sulkijalihakset lamautuvat. Tämä saattaa kuitenkin ilmetä haitallisena virtsanpidätyskyvyttömyytenä, etenkin myrkyllisillä annoksilla. Karbakoliinilla ja betanekoliinilla hoidetaan suoliston ja virtsarakon lamaa esimerkiksi lantio- ja vatsaontelon leikkausten jälkeen.[2]
Kvaternaarisilla antikoliiniesteraaseilla, neostigmiinillä ja pyridostigmiinillä, ei ole mainittavia keskushermostovaikutuksia, ja ne imeytyvät maha-suolikanavasta huonosti. Neostigmiiniä käytetään anestesiologiassa epäsuorien perifeeristen lihasrelaksanttien aiheuttaman poikkijuovaisten lihasten lamaantumisen kumoamiseen.[2]
Distigmiinillä, joka on systeemisesti käytettävä antikoliiniesteraasi, lääkitään suoliston ja virtsarakon atoniaa eli lihasvelttoutta. Aineen vaikutus alkaa hitaasti ja voi kestää parinkin päivän ajan. Distigmiinin käytöstä seuraa myös tyypillisiä kolinergisiä haittavaikutuksia.[2]
Galantamiinilla on saatu koetilanteissa hyviä tuloksia antikolinergisen oireyhtymän keskushermostovaikutusten kumoamisessa.[17] Antikolinergit nimensä mukaisesti estävät asetyylikoliinireseptoreita siinä missä parasympatomimeetit kiihdyttävät niitä.[2][11]
Päihdekäyttö ja vieroitushoito

Tupakan sisältämän nikotiinin vaikutus perustuu nikotiinireseptorien stimulaatioon. Nikotiini piristää, poistaa ahdistusta, kohottaa sykettä ja supistaa verisuonia sekä vapauttaa dopamiinia aiheuttaen mielihyvää. Nikotiini aiheuttaa voimakkaan riippuvuuden, ihon vanhenemista, verisuonten kalkkeutumista, sydämen rasittumista ja kohonneen sydäninfarktin riskin. Suurin osa tupakoinnin haitoista johtuu kuitenkin muista aineista.[18] Tupakoinnin lopettamisessa voidaan nikotiinin vieroitusoireiden hillitsemiseksi käyttää apuna nikotiinia vapauttavia inhalaattoreita, purukumeja tai vastaavia. Myös varenikliinista – eräs lääkeaine, joka aktivoi nikotiinireseptoreita tupakan kaltaisesti, mutta heikommin – voi olla apua. Nikotiiniriippuvuuteen on myös muita lääkehoitomahdollisuuksia kuin nikotiiniagonistit.[19][20]
Arekapalmun pähkinöiden eli betelpähkinöiden sisältämä arekoliini vaikuttaa keskushermostoon molempia asetyylikoliinireseptorin alatyyppejä stimuloivasti ja lievästi euforisoivasti. Betelpähkinöitä käytetään yleisesti Itä-Aasian lämpimillä alueilla ilmeisesti keskushermostovaikutustensa vuoksi.[2]
Torjunta-aineina

Organofosfaatteja, esimerkiksi parationia ja malationia, käytetään yleisesti hyönteistorjunta-aineina eli hyönteismyrkkyinä. Parationi ja malationi eivät itsessään ole aktiivisia, vaan jouduttuaan elimistöön ne muuttuvat muiksi yhdisteiksi. Malationin rikkiatomi korvautuu elimistöön joutumisen jälkeen hapella, jolloin syntyy aktiivista malaoksonia. Malationi on ihmiselle turvallista, koska malaoksoniksi muuttuminen on nisäkkäissä hitaampaa kuin hyönteisissä; samaten malaoksonin hajoaminen vaarattomiksi aineiksi on nopeampaa. Aiempi hyönteismyrkkynä käytetty parasympatomimeetti oli nikotiini, joka on tupakkakasvissa esiintyvä alkaloidi.[7]
Karbamaatit, esimerkiksi aldikarbi ja karbaryyli, ovat ohimenevästi vaikuttavia antikoliiniesteraaseja, joita samoin käytetään hyönteistorjunta-aineina. Niitä pidetään organofosfaatteja turvallisempina, koska ensimmäisten myrkytysoireiden ja tappavan annoksen väli on pitempi. Useimmat samaten läpäisevät ihmisen ihon huonosti. Karbaryyli on nisäkkäille vain lievästi myrkyllistä (LD50 850 mg/kg), kun taas aldikarbi on erittäin myrkyllistä (LD50 0,8 mg/kg).[7]
Haittavaikutukset ja myrkyllisyys
Parasympatomimeetit supistavat pupillin sulkijalihasta saaden aikaan mioosin eli pupillin supistumisen. Lisäksi ne supistavat sädelihasta, mistä seuraa akkommodaatiospasmi, mikä merkitsee silmän tarkennuksen kohteeseen estymistä sädelihaksen spasmin eli voimakkaan supistustilan vuoksi. Akkommodaatiospasmi voi aiheuttaa likinäköisyyttä lääkkeen ottamisen jälkeen. Mioosi voi lisätä verkkokalvon irtoamisen alttiutta siihen taipuvaisilla potilailla. Muskariiniagonistit lisäävät sylki-, hiki- ja kyynelrauhasten toimintaa. Myös nenän, nielun, mahan ja suoliston rauhastoiminta kiihtyy. Ruoansulatuskanavan jänteyden ja liikkuvuuden lisääntymisen johdosta suolen sisältö liikkuu nopeammin. Sulkijalihakset samaten lamautuvat, mikä johtaa ulostustarpeeseen. Parasympatomimeetit supistavat keuhkoputkia, mikä voi yhdessä lisääntyneen limanerityksen kanssa johtaa hengitysvaikeuksiin, etenkin astmaatikoilla.[2]
Parasympatomimeetit laajentavat verisuonia erityisesti suolistossa, vatsanpeitteissä, munuaisissa ja maksassa (splanknikusalueella) sekä kasvojen ja yläruumiin ihossa. Tästä seuraa verenpaineen laskua, etenkin diastolisen verenpaineen. Sinussolmukkeen kautta välittyvä sydämen lyöntitiheyden hidastuminen sekä supistusvoiman väheneminen laskevat verenpainetta entisestään. Elimistö reagoi tähän monilla paineen laskua kompensoivilla reflekseillä, esimerkiksi alkamalla vapauttaa katekoliamiineja. Pienet parasympatomimeettiannokset saattavat tässä tapauksessa paradoksaalisesti nopeuttaa sykettä.[2]
Kolinerginen oireyhtymä
Kolinerginen oireyhtymä on eräs merkittävimmistä lääkemyrkytysten aiheuttamista toksisista oireyhtymistä. Muita ovat antikolinerginen oireyhtymä, adrenerginen oireyhtymä, serotoniinioireyhtymä ja pahanlaatuinen neuroleptioireyhtymä. Lievä myrkytys aiheuttaa hyvin epämiellyttäviä oireita, vakavasta myrkytyksestä seuraa kuolema melkein heti.[21]
Aiheuttajat
Kolinerginen oireyhtymä ilmenee parasympatomimeettimyrkytysten yhteydessä. Myrkytyksen mahdollisia aiheuttajia ovat eräät hyönteismyrkyt, taistelukaasut, muskariinipitoiset sienilajit ja muut kolinergisesti vaikuttavat sieni- ja kasvilajit, kuten punakärpässieni ja tupakka sekä kolinergiset lääkkeet. Jotkut myrkkyinä käytetyt yhdisteet, kuten organofosfaatteihin kuuluva sariini-taistelukaasu, toimivat voimakkaina irreversiibeleinä eli pysyvävaikutteisina antikoliiniesteraaseina.[21]
Organofosfaattien myrkyllisyys nisäkkäille vaihtelee suuresti: parationi on myrkyllistä jo hyvin pieninä annoksina, malationi tuskin lainkaan. Tämä johtuu siitä, että yhdisteet muuttuvat elimistöön jouduttuaan ensin muiksi aineiksi, ja vasta ne aiheuttavat myrkkyvaikutuksen. Malationi hapettuu elimistössä ensin aktiiviseksi malaoksoniksi, mikä on nisäkkäissä hidasta ja hyönteisissä nopeaa. Lisäksi malaoksonin hydrolyysi tehottomiksi yhdisteiksi on hyönteisissä hidasta ja nisäkkäissä nopeaa, ja siksi malationia tarvittaisiin nisäkkään tappamiseksi hyvin suuri annos. Malationivalmisteissa on joskus tavattu epäpuhtautena huomattavasti myrkyllisempää isomalationia, mikä lisäsi niiden myrkyllisyyttä huomattavasti. Karbamaattiryhmän hyönteismyrkyistä esimerkiksi aldikarbi on ihmiselle erittäin myrkyllistä (LD50 0,8 mg/kg).[7]
Oireet
Taistelukaasumyrkytyksen oireet alkavat lähes heti, suun kautta otetulla aineella 30–60 minuutissa. Myrkytyksen oireita ovat rauhastoiminnan kiihtyminen, näköhäiriöt ja pahoinvointi. Välittömiä keskushermosto-oireita ovat yleinen heikkouden tunne, hengitys- ja vasomotorisen keskuksen lamautuminen, tajuttomuus ja kouristelu. Viivästyneitä oireita ovat ataksia, sekavuus, levottomuus, rauhattomuus, ahdistuneisuus ja puuroutunut puhe. Virtsarakon jännityksen lisääntyminen ja suoliston liikkuvuuden voimakas kohoaminen johtavat yhdessä sulkijalihasten lamautumisen kanssa virtsan ja ulosteen pidätyskyvyttömyyteen. Nikotiinireseptorien stimulaatiosta seuraa lihasjäykkyyttä ja -nykäyksiä.[2][7][21]
Antikoliiniesteraasimyrkytyksissä muskariinivaikutukset alkavat ennen nikotiinivaikutuksia. Niiden aiheuttamat oireet alkavat, kun 30–50 prosenttia entsyymistä on salpautunut, ja kun jäljellä on 10–20 prosenttia, tila on jo hengenvaarallinen. Organofosfaatit pääsevät hyvin keskushermostoon, jossa niiden dramaattisimmat muskariinivaikutukset ovat rajut epileptiset kouristukset, joihin liittyy aivojen lisääntynyt sähköinen aktiivisuus ja glukoosiaineenvaihdunta. Seurauksena voi olla aivovaurio tai kuolema. Hengityslama on merkittävin kuolinsyy. Suurilla myrkkyannoksilla potilas voi kuolla muutamassa minuutissa oireiden alkamisesta, koska kouristusten ohella ilmenee keuhkoputkien supistumista ja lisääntynyttä limaneritystä (muskariinivaikutuksia), hengityslihasten (nikotiinivaikutus) sekä aivojen hengityskeskuksen lamautuminen (keskushermostovaikutus). Työympäristössä ilmenee yleensä epämiellyttäviä kolinergisiä oireita paljon ennen hengenvaaraa, mikä helpottaa myrkytystilan havaitsemista.[7][21]
Hoito
.JPG.webp)
Myrkytystä voidaan hoitaa antikolinergisellä lääkkeellä, kuten atropiinilla. Organofosfaattimyrkytyksissä (taistelukaasut, hyönteismyrkyt) atropiinia annetaan aluksi 2–5 mg suoneen 10 minuutin välein, kunnes vegetatiiviset oireet, kuten lisääntynyt syljeneritys, häviävät. Tämän jälkeen atropiinia annetaan ensimmäisenä päivänä jopa 50 mg ja vielä oireita seuraten usean päivän ajan muutaman tunnin välein. Tarvittaessa voidaan antaa lääkehiiltä ja potilaan tilan salliessa tehdä mahanhuuhtelu. Myrkyn poisto iholta saippuapesulla on tärkeää.[21][7]
Organofosfaattien aiheuttamiin myrkytyksiin annetaan lisäksi oksiimivalmisteita, joista Suomessa käytetään erityisluvalla saatavaa obidoksiimia. Oksiimi vetää myrkyn irti entsyymistä ja reagoi sen kanssa tehden sen tehottomaksi. Tästä on apua vain myrkytyksen alkuvaiheessa, kun myrkky ei vielä ole ehtinyt muodostaa pysyvää sidosta entsyymiin. Karbamaattimyrkytyksiin oksiimeista ei ole apua, vaan ne voivat pikemminkin koitua haitaksi. Niiden aiheuttamaa myrkytystä hoidetaan atropiinilla ja oireenmukaisella yleishoidolla. Diatsepaamia, joka on bentsodiatsepiineihin kuuluva hermostoa lamaava aine, suositellaan myrkytyksen aiheuttamiin kouristuksiin, koska ne välittyvät nikotiinireseptorien kautta ja atropiinin vaikutus niihin on vähäinen – atropiini vaikuttaa yksinomaan muskariinireseptoriin. Atropiinilla ja organofosfaateilla on voimakkaasti keskushermostoa lamaava vaikutus, minkä vuoksi bentsodiatsepiinit voivat huolimattomasti annettuna olla hengenvaarallisia. Potilaan hengitys ja hengitysteiden auki pysyminen tuleekin varmistaa erityisen huolellisesti.[21][7]
Esiintyminen luonnossa
| Yhdiste | Vaikutusmekanismi | Laji | ||
| Muskariini |  |
Muskariiniagonisti | Sienet: eräät risakkaat, myrkkymalikka[22] |  |
| Pilokarpiini |  |
Muskariiniagonisti | Pilocarpus-suvun kasvit[13] | 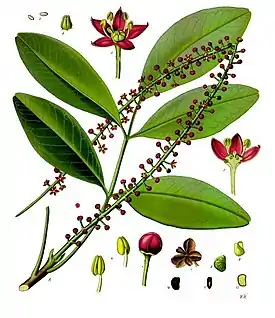 |
| Arekoliini |  |
Muskariiniagonisti | Arekapalmu |  |
| Nikotiini |  |
Nikotiiniagonisti | Tupakat |  |
| Fysostigmiini |  |
Antikoliiniesteraasi | Kalabarpapu |  |
| Galantamiini |  |
Antikoliiniesteraasi | Narsissit[23] |  |
Parasympatomimeettejä käyttötarkoituksen mukaan
Eri parasympatomimeettejä käyttötarkoituksen mukaan. M tarkoittaa muskariiniagonistia, N nikotiiniagonistia ja A antikoliiniesteraasia. Suluissa on valmisteen nimi tai nimet.
Glaukooma (lisätietoja)
|
Alzheimerin tauti (lisätietoja)
|
Myasthenia gravis (lisätietoja)
|
Anestesiologia (lisätietoja)
|
Hyönteistorjunta (lisätietoja) | Hermokaasu (lisätietoja)
|
Katso myös
Lähteet
- Koulu, Markku & Tuomisto, Jouko (toim.): Farmakologia ja toksikologia. 7. uudistettu painos. Kuopio: Medicina, 2007. ISBN 978-951-97316-2-9. Teoksen verkkoversio.
Viitteet
- Tuomisto - Paasonen: ”8. Parasympatomimeetit”, Farmakologia ja toksikologia, s. 91. 3. painos. Helsinki: Kandidaattikustannus, 1982. ISBN 951-99395-7-1.
- Koulu, Tuomisto: Kolinergistä stimulaatiota aiheuttavat lääkeaineet (Arkistoitu – Internet Archive)
- Kärpässieni Lycæum Suomi -päihdetietokanta. Arkistoitu 24.11.2011. Viitattu 31.10.2011.
- Ripinsky-Naxon, Michael: The nature of shamanism: substance and function of a religious metaphor (s. 147) 1993. SUNY Press. (englanniksi) (Google Books)
- Sneader, Walter: Drug discovery: a history (s. 98) 2005. John Wiley & Sons. Viitattu 31.10.2011. (englanniksi) (Google Books)
- Aivotoiminnan biokemiaa BioMag-laboratorio, Helsingin yliopistollinen keskussairaala.
- Koulu, Tuomisto: Torjunta-aineet. Orgaaniset ympäristömyrkyt (Arkistoitu – Internet Archive)
- Öhberg, Annakatri & Lönnqvist, Jouko & Sarna, Seppo & Vuori, Erkki & Penttilä, AnttiAjankohta = 16/1993: Itsemurhatavat Suomessa: onko menetelmien saatavuudella ja rajoituksilla vaikutusta itsemurhakuolleisuuteen? Lääketieteellinen Aikakauskirja Duodecim. Duodecim.
- Riihimäki, Vesa & Jousela, Irma: Kemikaalien aiheuttama joukkomyrkytys Lääketieteellinen Aikakauskirja Duodecim. 2004. Duodecim. Viitattu 1.11.2011.
- Koulu, Tuomisto: Johdanto neurofarmakologiaan, neurotransmissio (Arkistoitu – Internet Archive)
- Koulu, Tuomisto: Kolinergisiä muskariinireseptoreita salpaavat aineet (Arkistoitu – Internet Archive)
- kolinerginen Terveyskirjasto. Duodecim. Viitattu 1.11.2011.
- Pilocarpus spp.: A survey of its chemical constituents and biological activities. Brazilian Journal of Pharmaceutical Sciences, 2004, 40. vsk, nro 2. Artikkelin verkkoversio. Viitattu 1.11.2011. (englanniksi)
- Glaukooma - Lääkärikirja - Silmäkanava poliklinikka.fi. 17.5.2006. Arkistoitu 1.7.2011. Viitattu 5.11.2011.
- Koulu, Tuomisto: Alzheimerin taudin lääkkeet (Arkistoitu – Internet Archive)
- Exelon 1,5mg, 3,0 mg, 4,5 mg, 6 mg kova kapseli Lääkeinfo.fi. Lääketietokeskus.
- Reversal of Central Anticholinergic Syndrome by Galanthamine. The Journal of American Medical Association, 1977. Artikkelin verkkoversio. Viitattu 3.11.2011.
- Teppo Hovi: Nikotiini 2004. City.fi. Viitattu 26.7.2011.
- Tupakoinnin lopettaminen (tupakasta vieroitus) Terveyskirjasto. Duodecim. Viitattu 7.11.2011.
- Varenicline DrugBank. Viitattu 11.11.2011. (englanniksi)
- Laine, Kari: Myrkytyksiin liittyvät toksiset oireyhtymät Lääketieteellinen Aikakauskirja Duodecim. 15/2000. Duodecim. Viitattu 26.7.2011.
- Koulu & Tuomisto & Elonen, Erkki: Sienimyrkytykset (Arkistoitu – Internet Archive)
- Lubbe, A. & Pomahacová, B. & Choi, Y. H. & Verpoorte, R.: Analysis of metabolic variation and galanthamine content in Narcissus bulbs by 1H NMR. Phytochem Anal. Tammikuu 2010. John Wiley & Sons. Viitattu 16.10.2011. (englanniksi)
Aiheesta muualla
 Kuvia tai muita tiedostoja aiheesta Parasympatomimeetit Wikimedia Commonsissa
Kuvia tai muita tiedostoja aiheesta Parasympatomimeetit Wikimedia Commonsissa