Spondylolisthesis
Die Spondylolisthesis (eingedeutscht Spondylolisthese) oder das Wirbelgleiten ist die Verlagerung eines Wirbelkörpers und stellt eine Instabilität der Wirbelsäule dar, bei der das obere Teilstück der Wirbelsäule mit dem Gleitwirbel über den darunter liegenden Wirbelkörper bauchwärts (ventral nach vorn bzw. – bei Vierbeiner – nach unten) gleitet (Ventrolisthesis oder Anterolisthesis). Im umgekehrten Fall spricht man von einer Retrolisthesis. Am häufigsten ist die Verlagerung des Wirbelkörpers (meist des fünften Lendenwirbels)[1] in ventraler Richtung.
| Klassifikation nach ICD-10 | |
|---|---|
| M43.1X | Spondylolisthesis (X=Angabe der Lokalisation) |
| ICD-10 online (WHO-Version 2019) | |
Das Wort Spondylolisthesis leitet sich aus dem Griechischen ab: σπόνδυλος spondylos, „Wirbel“ und altgriechisch ὀλίσθησις olisthesis, „Gleiten“. Daher ist die korrekte Silbentrennung auch Spondyl-Olisthesis, wenngleich Spondylo-Listhesis auch oft verwendet wird. Ebenso müsste die Kurzform „Olisthese“ und nicht „Listhese“ heißen.
Oftmals ist die Spondylolisthese ein Zufallsbefund oder nur mit geringen Beschwerden verbunden.[2] Je nach Stärke des Wirbelgleitens können aber langfristig einzelne oder mehrere Nerven im Spinalkanal eingeklemmt und gedehnt werden. Dies kann Nervenschäden verursachen und zum Funktionsausfall eines Nervs führen. Es können Lähmungen auftreten, die sowohl die Beine als auch die Funktion von Blase und Mastdarm betreffen. Gleichzeitig verschleißen Bandscheibe (Bandscheibenvorfall) sowie Wirbelgelenk (Spondylarthrose) im entsprechenden Segment übermäßig, was teils starke Schmerzen verursachen kann.[3]
Differenzierung nach Ursache und Schweregrad
Ursachen
Die Spondylolisthesis kann verschiedene Ursachen haben, so sind aktuell (2007) nachfolgend gelistete Formen bekannt, von denen teilweise wiederum zwei Subtypen existieren:
Angeborene Formen (durch Fehlentwicklung oder Erbgut):
- dysplastische (fehlgebildete) Form: Hierbei liegt eine Gefügestörung des lumbosakralen (zwischen Lendenwirbelsäule und Kreuzbein) Übergangs vor, welche zum Abgleiten des Wirbelkörpers führt.
- Subtyp: Die dysplastischen, axial ausgerichteten Gelenkfortsätze können das Abgleiten nicht verhindern.
- Subtyp: Die sagittal ausgerichteten Wirbelgelenke ermöglichen das Ventralgleiten.
- isthmische Form: Die Interartikularportion (zwischen den Gelenken) des Wirbelbogens ist nur verknorpelt – nicht verknöchert – und somit eine Schwachstelle. Eine Fraktur (Lysespalt) dieser ermöglicht das Abgleiten des Wirbelkörpers.
- Subtyp: Wiederholt einwirkende Flexions-Extensionsbewegungen können den Lysespalt und somit das Abgleiten verursachen.
- Subtyp: Eine einmal oder mehrmals verheilte, durch äußere Stoß- oder Belastungseinwirkung verursachte Fraktur mit anschließender Verlängerung der Interartikularportion macht ein Abgleiten möglich.
Erworbene Formen:
- degenerative Form: Verschleißbedingte Veränderungen von Zwischenwirbelraum und/oder Wirbelgelenk lassen den Wirbelkörper abgleiten.
- traumatische Form: Eine verletzungsbedingte Fraktur außerhalb der Interartikularportion des Wirbelbogens führt zum Ventralgleiten des Wirbelkörpers.
- pathologische Form: Eine Knochenerkrankung führt zu verminderter Knochenfestigkeit in der Interartikularportion des Wirbelbogens und mit anschließender Fraktur somit zum Abgleiten des Wirbelkörpers.
- postoperative Form: Infolge einer Wirbelsäulenoperation können diverse Veränderungen im operierten Segment den Wirbelkörper abgleiten lassen.
Schweregrade
Man unterscheidet nach Meyerding (MD) vier Schwerestadien:
- MD I°: Versatz der Wirbelkörper zueinander um weniger als 25 % der Wirbelkörpertiefe,
- MD II°: Versatz um 25–50 %,
- MD III°: Versatz um 50–75 %,
- MD IV°: Versatz um mehr als 75 %.
Haben die Wirbel den Kontakt zueinander verloren und gleitet der obere frei nach vorne-unten, spricht man von einer Spondyloptose (MD V°).
Diagnostik
Üblicherweise handelt es sich um einen Zufallsbefund im Röntgenbild. Bei Rückenschmerzen mit ausstrahlenden Beschwerden in die Beine kann ein Röntgenbild in zwei Ebenen der Lendenwirbelsäule angefertigt werden.
Position und Haltung des Betroffenen haben bei der Diagnosestellung einen Einfluss. Ein Wirbelgleiten kann unter Umständen nur bei bestimmten Bewegungen auftreten, daher ist es bei Verdacht sinnvoll, dass Funktionsaufnahmen durchgeführt werden. Dabei handelt es sich um zwei zusätzliche Röntgenbilder im Stehen in Vorbeugung und in Rückneigung.
Mit der CT oder MRT kann die Anatomie detailliert dargestellt werden, jedoch kann der Schweregrad unterschätzt werden. Das MRT ist besonders gut für die Beurteilung der Bandscheiben und der Nerven geeignet. Das CT ist bei fraglichen Fällen besonders gut geeignet, den knöchernen Defekt (Spondylolyse) zu beweisen oder auszuschließen.
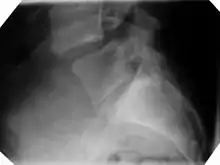 Bild 1: Gleiten zwischen Lendenwirbeln 4/5, im seitlichen Röntgenbild.
Bild 1: Gleiten zwischen Lendenwirbeln 4/5, im seitlichen Röntgenbild. Bild 2: Wirbelgleiten, Stadium 1, im CT.
Bild 2: Wirbelgleiten, Stadium 1, im CT. Bild 3: Wirbelgleiten L5/S1, Stadium 2–3, MR Sagittalschnitt, Rückenmarkskanal frei.
Bild 3: Wirbelgleiten L5/S1, Stadium 2–3, MR Sagittalschnitt, Rückenmarkskanal frei. Bild 4: Das Nervenaustrittloch L5 ist eingeengt.
Bild 4: Das Nervenaustrittloch L5 ist eingeengt.
Bild 1 ist die konventionelle Röntgenaufnahme eines Wirbelgleitens zwischen den Wirbeln 4 und 5 der Lendenwirbelsäule. Der Schweregrad liegt auf der Grenze zwischen dem Stadium 1 und 2. Rechts im Bild zeigt sich auch die knöcherne Unterbrechung des Wirbelbogens (Spondylolyse). Es handelt sich also um eine "richtige" Spondylolisthese (auch Spondylolisthesis vera genannt).
Bild 2 zeigt die sagittale Rekonstruktion einer annähernd horizontal angelegten CT-Untersuchung der unteren Lendenwirbelsäule. Der obere Wirbelkörper ist gegen den unteren um 7,4 mm verrutscht, das Bandscheibengewebe ist stark degeneriert, deswegen kommt es hier teilweise als schwarzer Fleck (Vakuumphänomen) zur Darstellung. Der Spinalkanal ist verengt, hier wird der Duralsack eingeengt. Der obere Wirbel gleitet mit der Bandscheibe bauchwärts ab.
Bild 3 zeigt ein Wirbelgleiten L5/S1 seitlich im MR. Die Wirbel sind um 18 mm versetzt (Stadium 2–3). Die Bandscheibe ist deformiert, der Bandscheibenraum L5/S1 höhenreduziert. Der Rückenmarkskanal ist erweitert. Dies ist typisch für eine "echte" Spondylolisthesis.
Bild 4 stammt aus derselben Untersuchung wie Bild 3. Es zeigt eine Foramen-Stenose, die mit der Spondylolisthese im Zusammenhang stehen kann. Der Spinalnerv L5 (gelber Kreis) wird dadurch angehoben; dadurch können starke Beschwerden im Versorgungsgebiet dieses Nerven erklärt werden. Neben der Nervenwurzel L5 ist die Spondylolyse im Wirbelbogen des fünften Lendenwirbelkörpers zu erkennen.
Behandlung
Es gibt derzeit keine gültige Leitlinie für die Behandlung der Spondylolisthese. Es wird nach Studienlage oder persönlicher Erfahrung des behandelnden Arztes vorgegangen. Üblich ist eine die Rückenmuskulatur kräftigende, eine Lordose vermindernde Rückengymnastik.
Wesentlich für die Therapieentscheidung ist die Feststellung, ob es sich um eine echte Spondylolisthesis mit Spondylolyse oder um eine Pseudospondylolisthesis z. B. mit begleitender Spinalkanalstenose handelt.
Nicht-operative Therapie
Wegen der unklaren Studienlage sollte zunächst nicht operativ vorgegangen werden.
Neben Schmerzmitteln kann auch eine Schmerzbehandlung mittels Infiltrationstherapie oder PRT erfolgen. Auch medizinische Massagen können schmerzlindernd wirken. Die Gabe von Muskelrelaxantien hat keinen positiven Effekt.
In einigen Fällen ist eine Rumpforthese geeignet, die Beschwerden zu lindern. Eine Stabilisation der Muskulatur durch Physiotherapie kann hilfreich sein.
Operative Behandlung

Eine operative Therapie kann erwogen werden, wenn
- die Schmerzen konservativ nicht beherrscht werden können,
- das Wirbelgleiten in kurzer Zeit stark zunimmt,
- muskuläre Ausfälle auftreten oder
- ein Harnverhalt bzw. eine Stuhlinkontinenz auftritt.
Der Chirurg versucht bei der Operation z. B., den Wirbelkörper an die ursprüngliche Position zurückführen und anschließend zu verblocken (Spondylodese). Dieser größere Eingriff wird üblicherweise über einen vorderseitigen (ventralen) oder einen rückwärtigen (dorsalen) Wirbelsäulen-Zugang und in einer oder in zwei Sitzungen durchgeführt. Ob eine Operation wirklich erforderlich ist und welches Verfahren angewendet wird, hängt jedoch von der Symptomatik ab und wird vom behandelnden Arzt festgelegt.
Es bestehen neben den grundsätzlichen OP-Risiken zusätzlich das Risiko einer Nervenverletzung durch die eingebrachten Schrauben sowie das Risiko einer postoperativen Narbenbildung, die unter Umständen stärkere Schmerzen verursachen können als die Grunderkrankung. Diese Komplikationen werden zusammengefasst als Failed back surgery-Syndrome bezeichnet.
Literatur
- J. E. Buck: Direct repair of the defect in spondylolisthesis. In: JBJS. [Br] 52-B (1970), S. 432–437.
- S. P. F. Hughes, R. Döhler, K. M. Tan, H. J. Watson, J. H. S. Scott: Lateral mass fusion for lower back pain (Wiltse, Spondylolisthese). In: Archives of Orthopaedic and Traumatic Surgery. 106 (1987), S. 381–384.
- Fritz Hefti: Kinderorthopädie in der Praxis. Springer, 1998, ISBN 3-540-61480-X.
- Adam Greenspan: Orthopedic Radiology. A Practical Approach. 3. Auflage. Lippincott Williams & Wilkins, 2000, ISBN 0-7817-1589-X.
- Florian G. Mildenberger: Verschobene Wirbel – verschwommene Traditionen. Chiropraktik, Chirotherapie und Manuelle Medizin in Deutschland. Stuttgart 2015.
Einzelnachweise
- Immo von Hattingberg: Plexusneuritiden und Neuralgien. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1330–1334, hier: S. 1331.
- L. Virta, T. Rönnemaa: The association of mild-moderate isthmic lumbar spondylolisthesis and low back pain in middle-aged patients is weak and it only occurs in women. In: Spine. (Phila Pa 1976). 1993 Sep 1;18(11), S. 1496–1503.
- Pschyrembel: Klinisches Wörterbuch