Thiopental
Thiopental, als Natriumsalz Thiopental-Natrium (auch Natriumthiopental; Handelsnamen Trapanal, Pentothal), ist ein kurz wirksames Hypnotikum (Schlafmittel) aus der Reihe der Barbiturate. Es wurde zu Beginn der 1930er Jahre von Ernest H. Volwiler und Donalee L. Tabern für Abbott Laboratories entwickelt.
| Strukturformel | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
 | ||||||||||||||||||||||
| Strukturformel ohne Stereochemie | ||||||||||||||||||||||
| Allgemeines | ||||||||||||||||||||||
| Freiname | Thiopental (INNm) | |||||||||||||||||||||
| Andere Namen |
| |||||||||||||||||||||
| Summenformel |
| |||||||||||||||||||||
| Kurzbeschreibung |
gelblich-weißes, hygroskopisches, unangenehm knoblauchartig riechendes Pulver (Thiopental-Natriumsalz) [1] | |||||||||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||||||||
| ATC-Code | ||||||||||||||||||||||
| Wirkstoffklasse | ||||||||||||||||||||||
| Wirkmechanismus | ||||||||||||||||||||||
| Eigenschaften | ||||||||||||||||||||||
| Molare Masse | ||||||||||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||||||||
| Schmelzpunkt | ||||||||||||||||||||||
| pKS-Wert |
7,55 (20 °C)[2] | |||||||||||||||||||||
| Löslichkeit | ||||||||||||||||||||||
| Sicherheitshinweise | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Toxikologische Daten | ||||||||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | ||||||||||||||||||||||
Chemische Eigenschaften
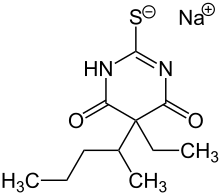
Thiopental ist strukturell eng verwandt mit Pentobarbital, von dem es sich nur durch die funktionelle Gruppe am C2-Atom unterscheidet. Anstelle der Carbonylgruppe des Pentobarbitals sitzt beim Thiopental dort eine Thiocarbonylgruppe.
Pharmazeutisch wird Thiopental in Form des Natriumsalzes verwendet. Wegen der schlechten Stabilität in wässriger Lösung kommt es als Trockensubstanz, unter anderem als fixes Gemisch mit Natriumcarbonat,[4] zum Einsatz. Beim Auflösen in Wasser entsteht eine stark alkalische Lösung (pH-Wert ungefähr 11[5]).
Synthese
Thiopental kann aus Malonsäurediethylester hergestellt werden. Nach zweimaliger Alkylierung mit 2-Brompentan und Bromethan entsteht aus der Umsetzung von Ethy(1-methylbutyl)-malonsäurediethylester mit Thioharnstoff Thiopental.[6]

Verwendung in der Medizin
Klinische Angaben
Thiopental wird in erster Linie in der Anästhesie zur Einleitung einer Narkose beim unkomplizierten – also nicht herz- oder lungenkranken – Patienten verwendet. Darüber hinaus dient es in der Intensivmedizin vereinzelt in Form einer Dauerinfusion als ultima ratio (letztes Mittel) zur Durchbrechung eines Krampfanfalls (Status epilepticus) oder zur Senkung des Hirndrucks.
Natriumthiopental und andere Barbiturate vermindern die neuronale Aktivität, senken dadurch den zerebralen Sauerstoffverbrauch (CMRO2) und verringern die intrakranielle vaskuläre Reaktion auf Kohlenstoffdioxid (CO2), was wiederum den intrakraniellen Druck senkt. Patienten mit refraktär erhöhtem intrakraniellem Druck aufgrund eines Schädel-Hirn-Traumas (TBI) haben möglicherweise ein verbessertes Langzeitergebnis, wenn ein Barbituratkoma zu ihrer Neurointensivbehandlung eingeleitet wird.[7][8][9][10]
Kontraindikationen
Bei schweren Leber- und Nierenstörungen, Herzinsuffizienz, Porphyrie, Aortenstenose, Schockzustand sowie Barbituratallergie ist die Gabe kontraindiziert.[11]
Nebenwirkungen
Atemdepression bis zum Atemstillstand (Apnoe), Verkrampfung der Muskeln um die Atemwege (Bronchospasmus) und Histaminfreisetzung, Blutdruckabfall, ausgeprägte Venodilatation (Vasodilatation der Venen), reflexhafte Pulsbeschleunigung (Reflextachykardie) mit Erhöhung des myokardialen Sauerstoffverbrauchs und Venenreizung.
Dadurch, dass Thiopental-Natrium stark basisch reagiert (pH-Wert einer wässrigen Lösung etwa 10,5), kann eine versehentliche paravenöse oder arterielle Injektion Gewebeschäden bis hin zu Nekrosen verursachen. Hierbei treten starke Schmerzen auf, und es droht der Verlust von Extremitäten.[12]
Thiopental wirkt wie alle Barbiturate nicht analgetisch, daher besteht im subnarkotischen Dosisbereich die Gefahr einer Hyperalgesie (übermäßige Schmerzempfindlichkeit).[11]
Pharmakologische Eigenschaften
Thiopental führt durch agonistische Wirkung an der β-Untereinheit des GABAA-Rezeptors zu einem verstärkten Eintritt von Chloridionen und damit zu einer Hyperpolarisation von Nervenzellen. In höheren Dosen unterdrückt es unselektiv Prozesse des zentralen Nervensystems.[11]
Thiopental bindet nach intravenöser Gabe zu einem hohen Prozentsatz an Plasmaproteine. Es verteilt sich im Körper anfangs vorwiegend auf stark durchblutete Organe, danach im zentralen Nervensystem und schließlich in der Muskulatur und später im Fettgewebe. Thiopental überwindet die Blut-Hirn-Schranke schnell und leicht, da es ein lipophiles Molekül ist. Es stellt sich eine Gleichgewichtsverteilung zwischen Plasma und Muskulatur ein. Dies – und nicht das Gleichgewicht zwischen Plasma und Fettgewebe – ist maßgeblich für die effektive Dauer der Narkose. Daher darf bei adipösen Patienten keinesfalls die Dosis erhöht werden. Da sich Thiopental schließlich im Fettgewebe ansammelt, kann eine wiederholte Gabe zu einer Kumulation führen.
Thiopental besitzt eine Halbwertszeit von fünf bis sechs Stunden[11] und wird im Körper zu Pentobarbital verstoffwechselt. Wirkeintritt: 20–50 s, Wirkdauer 5–15 min. Verteilungshalbwertszeit 8,5 min.
Verwendung als Tötungsmittel
Verwendung bei Hinrichtungen
In den USA wurde Thiopental bis 2011 bei der Hinrichtung durch die Giftspritze verwendet. Als erstes von drei Mitteln war es in einer Dosis von 2 bis 5 Gramm dazu bestimmt, den Verurteilten so stark zu sedieren, dass er die Wirkung des Muskelrelaxans Pancuroniumbromid und des Herzstillstand-induzierenden Kaliumchlorid nicht mehr spüren sollte. Dabei wurde die Dosis so gewählt, dass das Thiopental auch alleine zum Tod geführt hätte.[13] Im Dezember 2009 wurde Thiopental in Ohio erstmals in einer Dosis von 5 Gramm[14] als alleiniges Mittel bei einer Hinrichtung eingesetzt.[15]
Am 24. Januar 2011 gab der Verband Forschender Arzneimittelhersteller (vfa) in Deutschland bekannt, Lieferanfragen aus den USA durch seine Mitgliedsunternehmen nicht mehr zu beantworten, um die als problematisch interpretierbaren Verwendungen von Thiopental auszuschließen.[16]
Am 16. Dezember 2011 trat eine EU-weite einheitliche Ausfuhrgenehmigungspflicht für Thiopental und alle weiteren kurz- und mittelfristig wirkenden Barbitursäuren in Kraft. Seitdem ist eine Ausfuhr von Thiopental-Natrium aus der EU nur noch mit einer Sondergenehmigung möglich. Die Regelung geht auf eine Initiative von Menschenrechtsgruppen mit Unterstützung durch den damaligen deutschen Wirtschaftsminister Philipp Rösler zurück. Dieser hatte bereits als Gesundheitsminister die deutschen Arzneimittelhersteller aufgefordert, das Medikament nicht mehr in die USA zu verkaufen. Auch der US-amerikanische Hersteller Hospira stellt Thiopental nicht mehr für Hinrichtungen zur Verfügung; Produktion und Vertrieb wurden im Januar 2011 eingestellt.[17][18]
Am 31. März 2011 wurde in Alabama an William Glenn Boyd die US-weit letzte Hinrichtung unter Einsatz von Thiopental vollzogen[19]; die meisten Staaten nutzen seither Pentobarbital oder Midazolam.[20]
Verwendung zur aktiven Sterbehilfe und Beihilfe zum Suizid
Thiopental wird intravenös zum Zweck der aktiven Sterbehilfe und zur Beihilfe zum Suizid verwendet. Sowohl in Belgien als auch in den Niederlanden, wo aktive Sterbehilfe gesetzlich erlaubt ist, empfiehlt das Standardprotokoll Natriumthiopental als ideales Mittel, um ein Koma herbeizuführen, gefolgt von Pancuronium, um die Muskeln zu lähmen und die Atmung anzuhalten.[21] Auch in Deutschland wird Thiopental zur Suizidhilfe verwendet, da Pentobarbital für diese Zwecke nicht vom Bundesinstitut für Arzneimittel und Medizinprodukte abgegeben wird.[22]
Geschichte
Natriumthiopental war ein Kernmedikament auf der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation (WHO),[23] den sichersten und wirksamsten Arzneimitteln, die in einem Gesundheitssystem benötigt werden, wurde jedoch durch Propofol ersetzt.[24]
Natriumthiopental wurde in den frühen 1930er Jahren von Ernest H. Volwiler und Donalee L. Tabern entdeckt, die für Abbott Laboratories arbeiteten. Es wurde (als Nachfolger von Evipan) erstmals am 8. März 1934 von Ralph M. Waters[25] in einer Untersuchung seiner Wirkungen am Menschen verwendet, die aus Kurzzeitanästhesie und überraschend wenig Analgesie bestanden.[26] Drei Monate später[27] begann John S. Lundy auf Ersuchen von Abbott an der Mayo-Klinik in Rochester eine klinische Studie mit Thiopental.[28] Abbott führte die Produktion fort, bis seine Abteilung für Krankenhausprodukte im Jahr 2004 als Hospira ausgegliedert wurde.
Thiopental kommt bzw. kam bis in die jüngste Vergangenheit, neben anderen Barbituraten und Stoffen wie Scopolamin, wegen einer das Urteilsvermögen und die Konzentrationsfähigkeit einer Person beeinträchtigenden Wirkung bei geschickter Befragung gelegentlich auch als sogenanntes Wahrheitsserum in Betracht.[29]
Handelsnamen
Monopräparate
Pentothal (CH), Trapanal (D), diverse Generika (D, A)
Literatur
- Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. 5. Auflage. Springer, Berlin u. a. 1999, ISBN 3-540-65024-5, S. 16–19.
Weblinks
- Eintrag zu Thiopental bei Vetpharm, abgerufen am 18. April 2012.
Einzelnachweise
- Eintrag zu Thiopental. In: Römpp Online. Georg Thieme Verlag, abgerufen am 12. November 2014.
- Eintrag zu Thiopental in der ChemIDplus-Datenbank der United States National Library of Medicine (NLM) (Seite nicht mehr abrufbar)
- Datenblatt (±)-Thiopental bei Sigma-Aldrich, abgerufen am 24. April 2011 (PDF).
- Thiopental-Natrium und Natriumcarbonat (Ph.Eur.), Gemisch [ca. 5,5 : 1 (n/n) = 13,8 : 1 (m/m)].
- G. Geisslinger, S. Menzel, T. Gudermann, B. Hinz, P. Ruth: Mutschler Arzneimittelwirkungen. Pharmakologie – Klinische Pharmakologie – Toxikologie. Begründet von Ernst Mutschler. 11. Auflage. Wissenschaftliche Verlagsgesellschaft, Stuttgart 2020, ISBN 978-3-8047-3663-4, S. 300 f.
- Übersetzung des Originalpatentes CN201110443500 aus dem Chinesischen abgerufen am 7. Februar 2020
- Runar Almaas, Ola D. Saugstad, David Pleasure, Terje Rootwelt: Effect of Barbiturates on Hydroxyl Radicals, Lipid Peroxidation, and Hypoxic Cell Death in Human NT2-N Neurons. In: Anesthesiology. 92. Jahrgang, Nr. 3. Ovid Technologies, 2000, S. 764–774, doi:10.1097/00000542-200003000-00020.
- Daniel J. Cole, Lorne M. Cross, John C. Drummond, Piyush M. Patel, Wayne K. Jacobsen: Thiopentone and methohexital, but not pentobarbitone, reduce early focal cerebral ischemic injury in rats. In: Canadian Journal of Anesthesia/Journal canadien d’anesthésie. 48. Jahrgang, Nr. 8. Springer Science and Business Media LLC, 2001, S. 807–814, doi:10.1007/bf03016699.
- Jon Pérez-Bárcena, Juan A Llompart-Pou, Javier Homar, Josep M Abadal, Joan M Raurich, Guillem Frontera, Marta Brell, Javier Ibáñez, Jordi Ibáñez: Pentobarbital versus thiopental in the treatment of refractory intracranial hypertension in patients with traumatic brain injury: a randomized controlled trial. In: Critical Care. 12. Jahrgang, Nr. 4. Springer Science and Business Media LLC, 2008, S. R112, doi:10.1186/cc6999.
- Satoshi Shibuta, Jun Kosaka, Takashi Mashimo, Yutaka Fukuda, Ikuto Yoshiya: Nitric oxide-induced cytotoxicity attenuation by thiopentone sodium but not pentobarbitone sodium in primary brain cultures. In: British Journal of Pharmacology. 124. Jahrgang, Nr. 4. Wiley, 1998, S. 804–810, doi:10.1038/sj.bjp.0701884.
- Ernst Mutschler, Monika Schäfer-Korting u. a.: Lehrbuch der Pharmakologie und Toxikologie. 8.,völlig neu bearbeitete und erweiterte Auflage. Wissenschaftliche Verlagsgesellschaft, Stuttgart 2001, ISBN 3-8047-1763-2, S. 281.
- H. W. Striebel, K. Eyrich: Operative Intensivmedizin. Schattauer Verlag, 2007, ISBN 978-3-7945-2480-8, S. 623.
- Teresa A. Zimmers, Jonathan Sheldon, David A. Lubarsky, Francisco López-Muñoz, Linda Waterman: Lethal injection for execution: chemical asphyxiation? In: PLoS medicine. Band 4, Nr. 4, April 2007, S. e156, doi:10.1371/journal.pmed.0040156, PMID 17455994, PMC 1876417 (freier Volltext).
- United States Court of Appeals, Sixth Circuit: COOEY v. STRICKLAND, No. 09-4300. In: FindLaw. 25. November 2009, abgerufen am 5. Oktober 2022 (englisch).
- Justiz in Ohio ändert Injektion bei Hinrichtungen. abendblatt.de, 9. Dezember 2009.
- Tödlicher Stoff dringend gesucht. In: taz, 24. Januar 2011.
- G. Bohsem: EU schränkt Lieferung von Todesspritzen-Substanz ein. In: Süddeutsche Zeitung. 11. Dezember 2011, abgerufen am 12. Dezember 2011.
- Kein Gift für US-Todesspritzen: Deutschland sagt Nein. In: Ärzte-Zeitung online. 24. Januar 2011, archiviert vom (nicht mehr online verfügbar) am 6. Oktober 2012; abgerufen am 12. Dezember 2011.
- Execution List 2011. In: Death Penalty Information Center. 31. Dezember 2011, abgerufen am 5. Oktober 2022 (englisch).
- State-by-State Execution Protocols. In: Death Penalty Information Center. Abgerufen am 5. Oktober 2022 (englisch).
- Royal Dutch Society for the Advancement of Pharmacy: Administration and Compounding of Euthanasic Agents. The Hague, 1994, archiviert vom am 21. August 2008; abgerufen am 18. Juli 2008.
- Thöns/Putz/Dose/Überall/Cuno/Wefelscheid/Beck/Matenaer/Hilgendorf, Umgang mit nachhaltigen Suizidwünschen bei schwerer Krankheit, in: Schmerzmedizin, 4/2012 S. 12 (14), doi:10.1007/s00940-021-3145-y.
- World Health Organization (Hrsg.): WHO Model List of Essential Medicines 16th list, March 2009. 2009.
- World Health Organization (Hrsg.): World Health Organization model list of essential medicines: 21st list 2019. 2019 (WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO).
- This Month in Anesthesia History: March. Anesthesia History Association, archiviert vom am 1. Mai 2011.
- John E Steinhaus: The Investigator and His ‘Uncompromising Scientific Honesty’. In: ASA Newsletter. 65. Jahrgang, Nr. 9. American Society of Anesthesiologists, September 2001, S. 7–9 (asahq.org (Memento des vom 13. Mai 2011 im Internet Archive)).
- John S. Lundy: From this point in time: Some memories of my part in the history of anesthesia. In: Journal of the American Association of Nurse Anesthetists. 24. Jahrgang, Nr. 2. American Association of Nurse Anesthetists, 1966, S. 95–102 (aana.com (Memento des vom 1. Mai 2011 im Internet Archive)).
- Virginia S. Thatcher: History of Anesthesia with Emphasis on the Nurse Specialist. J.B. Lippincott, 1953, ISBN 0-8240-6525-5, Chapter 7: Illegal or Legal? (aana.com).
- Geschwinde, Rauschdrogen. 7. Auflage. S. 170, Fn. 1282; Google-Books