Oberkieferfraktur
Eine Oberkieferfraktur (lat. Fractura maxillae, Fractura ossis maxillae, Maxillafraktur oder Kieferfraktur des Oberkiefers, engl. maxillary fracture) ist ein Knochenbruch des Oberkiefers. Die Oberkieferfraktur hat typische Verläufe der Knochenbruchlinien, die entlang von Schwachstellen im Oberkiefer verlaufen. Diese Fraktur kann außerhalb oder innerhalb der Zahnreihe auftreten. Die Klassifikation der Oberkieferfrakturen, die nicht die obere Zahnreihe mit einbezieht, erfolgt nach Le Fort (Le-Fort-Frakturen Typ I bis III).
| Klassifikation nach ICD-10 | |
|---|---|
| S02.4 | Jochbeinfraktur und Oberkieferfraktur |
| ICD-10 online (WHO-Version 2019) | |

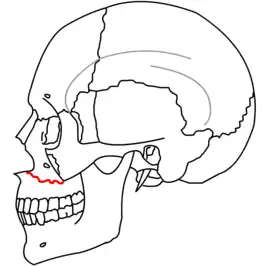
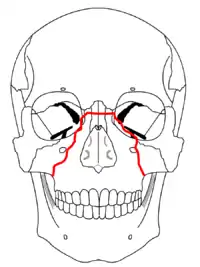
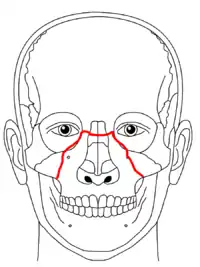
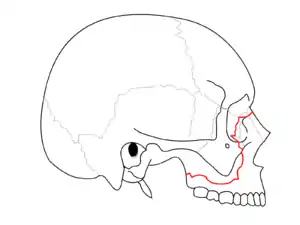
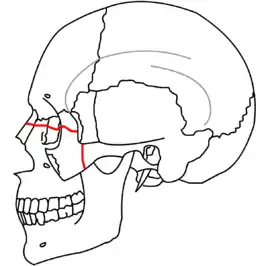
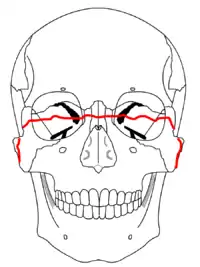
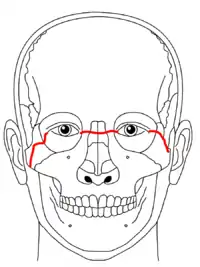
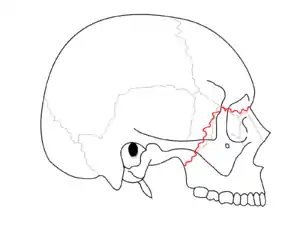
Le-Fort-I-Fraktur (rote Linie)
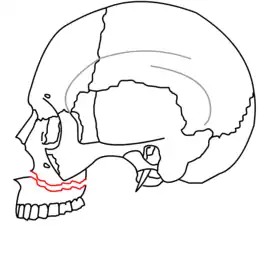
Le-Fort-II-Fraktur (blaue Linie)
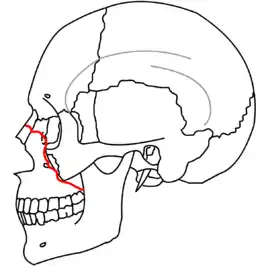
Le-Fort-III-Fraktur (grüne Linie)
Anatomische Grundlagen
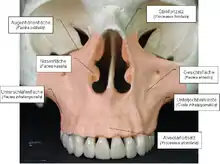
Der Oberkiefer (Maxilla) stellt die Verbindung zwischen der Schädelbasis und der oberen Zahnreihe dar, die wiederum die Okklusion und die Lage der unteren Zahnreihe und des Unterkiefers beeinflusst. Die anatomischen Strukturen des Oberkiefers sind eng verbunden mit der Mundhöhle, der Nasenhöhle und der Augenhöhle.
Der Oberkiefer ist ein paariger Knochen mit der Form einer Pyramide, der der Grundpfeiler für das Gesichtsskelett ist. In vertikaler Richtung verbindet der Oberkiefer den oberhalb gelegenen cranio-fronto-ethmoidalen Komplex (Schädel, Stirn, Siebbein) mit dem unten gelegenen „Kaukomplex“ (Gaumen, Alveolarfortsatz, Zähne, Unterkiefer). In transversaler Richtung verbindet der Oberkiefer die beiden zygomatico-orbitalen Komplexe. Die Form des Oberkiefers entspricht entfernt einer 5-seitigen Pyramide, deren Basis die laterale Nasenwand ist. Die übrigen vier Seiten sind der Orbitaboden (oben), der Alveolarkamm (unten), die Vorderwand der Kieferhöhle (vorne) und die Vorderfläche der Fossa pterygopalatina (hinten; Flügelgaumengrube).
Ursachen der Oberkieferfraktur
Oberkieferfrakturen resultieren oft aus stumpfer Gewalteinwirkung, die mit hoher Energie auf das Gesichtsskelett einwirkt. Typische Ursachen für diese Traumata sind Verkehrsunfälle (Auto, Motorrad, Fahrrad), Sportunfälle, tätliche Auseinandersetzungen (sehr häufig Fußtritte), Fall aus größerer Höhe und Stürze. Seltener sind Oberkieferfrakturen Folge einer Schussverletzung oder von Huftritten.
Häufigkeit
Von den Gesichtsfrakturen sind ca. 6 bis 25 % Oberkieferfrakturen. Wegen der geringen Fallzahlen und der unterschiedlichen Zählungen bei den Fallzahlen, je nachdem, ob die Erhebung in einer unfallchirurgischen Klinik, einer Zahnklinik oder einer Kieferklinik erfolgt, weichen die Verteilungshäufigkeiten der verschiedenen Quellen stark voneinander ab.
Klassifikation
Die Oberkieferfraktur zählt zu den Mittelgesichtsfrakturen. Diese werden in zentrale und laterale Mittelgesichtsfrakturen unterteilt. Zu den lateralen Mittelgesichtsfrakturen zählen die Jochbeinfraktur, die Jochbogenfraktur und die Orbitabodenfraktur. Zu den zentralen Mittelgesichtsfrakturen zählen die drei Typen der Le Fort-Fraktur, die Transversalbrüche des Oberkiefers außerhalb der Zahnreihe bezeichnen. Die Le Fort-Fraktur wird auch als Kraniofaziale Absprengung des Mittelgesichts bezeichnet.[1]
Le-Fort-Frakturen
Die Le-Fort-Frakturen sind benannt nach René Le Fort (1869–1951), einem französischen Chirurgen aus Lille, der die heute am meisten verbreitete Klassifikation der Oberkieferfrakturen mit den typischen Knochenbruchlinien in transversaler Richtung oberhalb der Zahnreihen einführte.
Le Fort veröffentlichte 1901 seine Arbeit mit der Klassifikation der Oberkieferfrakturen.[2][3] Bei seinen Studien setzte Le Fort Leichenschädel verschiedenen stumpfen Gewalteinwirkungen (Metallkugel an einem langen Pendel) aus verschiedenen Richtungen und unterschiedlicher Intensität aus. Danach untersuchte er die Verletzungen und typischen Verläufe der Bruchlinien.
Le Fort fand drei Standardmuster für die Oberkieferfraktur, die den größten Teil der Brüche ausmachten:
- die horizontale Le-Fort-I-Fraktur,
- die pyramidale Le-Fort-II-Fraktur,
- die transversale Le-Fort-III-Fraktur.
Während die Le-Fort-I-Frakturen und die Le-Fort-II-Frakturen streng auf das zentrale Mittelgesicht beschränkt sind, erstrecken sich die Le-Fort-III-Frakturen sowohl über das zentrale als auch über das laterale Mittelgesicht.
Le-Fort-I-Fraktur
|
|

Die zentrale Mittelgesichtsfraktur des Typs Le-Fort-I (kurz als Le-Fort-I bezeichnet) ist ein horizontaler Oberkieferbruch (siehe Bild: rote Linie). Der Alveolarfortsatz des Oberkiefers wird vom restlichen Oberkiefer und Schädel abgetrennt. Diese Querfrakturen des Oberkiefers mit horizontaler Absprengung des Alveolarfortsatzes (lat. Processus alveolaris maxillae) verläuft in Höhe des Nasen- und Kieferhöhlenbodens. Das Knochenfragment erinnert an eine Oberkiefer-Totalprothese.[1]
Bei der horizontalen Le-Fort-I-Fraktur reicht die Bruchlinie von der Nasenscheidewand zur lateralen Kante der Apertura piriformis, horizontal knapp oberhalb der Wurzelspitzen der Oberkieferzähne, sie kreuzt dann unterhalb der Sutura zygomaticomaxillaris (der Knochennaht zwischen Oberkiefer und Jochbein), quert die Sutura pterygomaxillaris und weiter die Processus pterygoidei lateralis und medialis (jeweils linke und rechte Gesichtshälfte).
Für die palpatorische Diagnose ist wichtig, dass die Bruchlinie durch die Nasenapertur (rechts und links des Nasenflügels – Bewegung und damit verbundener Schmerz auslösbar) verläuft, nicht jedoch durch den inneren oder äußeren Augenwinkel.
Ursache der Fraktur sind horizontale, leicht nach unten gerichtete Kräfte, die auf den Alveolarfortsatz des Oberkiefers einwirken.
Le-Fort-II-Fraktur
|
|
Die Le-Fort-II-Fraktur ist eine zentrale Mittelgesichtsfraktur mit einer pyramidenförmigen Oberkieferabsprengung (Pyramidalfraktur) des Oberkiefermassives. Die Bruchlinie verläuft entlang oder unterhalb der Sutura frontomaxillaris (mit oder ohne Beteiligung des Nasenskeletts), durch den Processus frontalis maxillae, an der medialen Wand der Orbita (mediale Augenwinkel) entlang, durch das Os lacrimale, durch den Orbitaboden, die untere Orbitakante, durch das Foramen infraorbitale oder nahe daran vorbei, schräg nach unten durch die vordere Wand der Kieferhöhle. Weiter zieht die Bruchlinie unter dem Jochbein, entlang der Fissura pterygomaxillaris und durch die Lamina pterygoidea medialis und lateralis.[1]
Die Le-Fort-II-Fraktur trennt den nasoethmoidalen Block vom übrigen Schädel ab. Sie kann beidseitig (klassische Form) oder einseitig auftreten.
Ursache dieser Fraktur sind Krafteinwirkungen auf den unteren oder mittleren Teil des Oberkiefers.
Le-Fort-III-Fraktur
|
|
Die zentrolaterale Mittelgesichtsfraktur des Typs Le-Fort-III ist ein vollständiger Abriss des Mittelgesichts von der Schädelbasis. Diese hohe Absprengung der Maxilla liegt im oberen Teil des Mittelgesichts.[1]
Der gesamte Oberkiefer, manchmal auch noch weitere Knochen, also das gesamte Mittelgesicht, sind bei der Le-Fort-III-Fraktur vom kraniofazialen Skelett abgesprengt. Deshalb wird diese transversale Le-Fort-Fraktur auch als kraniofaziale Abtrennung (Abriss des Gesichtes vom Cranium) bezeichnet.
Die Frakturränder verlaufen durch das Nasenskelett (Sutura nasofrontalis und Sutura frontomaxillaris), entlang der medialen Wand der Orbita (mediale Augenwinkel), durch das Os ethmoidale (Siebbein). Das dicke Os sphenoidale (Keilbein) verhindert eine Fortsetzung der Bruchlinie nach hinten in den Canalis opticus. Die Bruchlinie setzt sich entlang des Orbitaboden fort, weiter superior-lateral zur lateralen Wand der Orbita (distaler Augenwinkel), durch die Sutura zygomaticofrontalis und den Arcus zygomaticus.
Bei Beteiligung des Jochbeins und/oder des Jochbogens spricht man von einer zygomatico-maxillären Fraktur. Es sind auch einseitige Le-Fort-III-Frakturen möglich.
Innerhalb der Nase verläuft die Fraktur durch die Basis des Os ethmoidale, durch den Vomer und durch die Verbindung der Lamina lateralis und der Lamina medialis des Processus pterygoideus des Keilbeins mit der Basis ossis sphenoidalis.
Ursache dieser Fraktur sind Krafteinwirkungen auf den Oberkiefer oder den Nasenrücken.
Kritik der Le-Fort-Klassifikation
In der heutigen klinischen Praxis erweist sich die Le-Fort-Klassifikation als eine zu starke Vereinfachung der Oberkieferfrakturen. Die idealisierten Krafteinwirkungen, denen Le Fort bei seinen Versuchen die Schädel aussetzte, entsprechen oft nicht den tatsächlichen, komplexen Krafteinwirkungen. Die Energie, die während eines Verkehrsunfalls auf das Mittelgesicht einwirkt, ist wesentlich stärker als die Kräfte, die Le Fort 1901 bei seinen Versuchen an Leichenschädeln aufwandte.
Ein weiterer Kritikpunkt an der Le-Fort-Klassifikation ist, dass einige Brüche nicht mit berücksichtigt werden, z. B. sagittale Frakturen, Jochbeinfrakturen und Jochbogenfrakturen.
Von der Le-Fort-Klassifikation werden kleine Oberkieferfrakturen nicht erfasst. Bei diesen Frakturen wird (verursacht durch schwächere Gewalteinwirkungen, die auf kleine Fläche begrenzt sind) nur ein kleines, isoliertes Fragment abgesprengt, beispielsweise durch einen Hammerschlag. Insbesondere der Alveolarfortsatz, die vordere Kieferhöhlenwand oder die Sutura nasomaxillaris sind typische Lokalisationen für diesen Frakturtyp.
Außerdem können submentale Kräfte („Schlag auf das Kinn“), die nach oben gerichtet sind, zu schweren, isolierten, vertikale Frakturen durch eine der horizontalen Stützstrukturen des Oberkiefers (z. B. Alveolarkamm, infraorbitale Knochenkante = Rima infraorbitalis, Jochbogen) führen. Auch diese Frakturen werden nicht von der Le-Fort-Klassifikation erfasst.
Heute sind Oberkieferfrakturen meist eine Kombination von verschiedenen Le-Fort-Typen (Mischtypen), einseitige Frakturen und atypische Frakturen. Die Bruchlinien weichen oft von den beschriebenen klassischen Verläufen ab. Bei sehr starker Gewalteinwirkung auf den Gesichtsschädel können zusätzlich zu den Oberkieferfrakturen noch Unterkieferfrakturen und/oder Schädelfrakturen auftreten.
Guérin-Frakturen
Eine weniger bekannte, ältere Einteilung der Oberkieferfraktur geht auf den Pariser Chirurgen Alphonse Guérin (1801–1866) zurück (1866 publiziert). Diese Fraktur wird als Guérin-Fraktur bezeichnet. Die Fraktur ist ein Oberkieferquerbruch und verläuft horizontal durch die Apertura piriformis (die vordere Begrenzung der knöchernen Nasenhöhle). Es besteht eine weitgehende Übereinstimmung mit der Le-Fort-I-Fraktur.
Waßmund-Frakturen
Überschneidungen bei der Klassifikation gibt es auch zwischen den Waßmund-Frakturen (Martin Waßmund, deutscher Kieferchirurg, 1892–1956) und den Le-Fort-Frakturen. Beide sind Mittelgesichtsfrakturen. Die Waßmund-Frakturen vom Typ II entsprechen den Le-Fort-Frakturen vom Typ II. Die Waßmund-Frakturen vom Typ IV entsprechen den Le-Fort-Frakturen vom Typ III. Die Waßmund-Frakturen vom Typ III ähneln ebenfalls den Le-Fort-Frakturen vom Typ III.
| Le-Fort-I | Guérin-Fraktur |
| Le-Fort-II ohne Beteiligung Nasenskelett | Waßmund-Fraktur Typ I |
| Le-Fort-II | Waßmund-Fraktur Typ II |
| Le-Fort-III ohne Beteiligung Nasenskelett | Waßmund-Fraktur Typ III |
| Le-Fort-III | Waßmund-Fraktur Typ IV |
Sagittalbruch des Oberkiefers
Neben den Le-Fort-Frakturen gibt es, wesentlich seltener, isolierte Sagittalbrüche des Oberkiefers. Diese Fraktur verläuft sagittal (von vorne nach hinten durch den Oberkiefer). Die Bruchlinie verläuft meist dicht neben der Gaumennaht (Sutura palatina transversa).
Alveolarfortsatzfrakturen
Frakturen innerhalb der Zahnreihe sind oft mit Alveolarfrakturen und/oder Zahnfrakturen kombiniert.
Moderne Klassifikation der Mittelgesichtsfrakturen
Die heutige Klassifikation der Mittelgesichtsfrakturen unterscheidet laterale (Jochbeinfraktur), zentrolaterale (Le-Fort-III-Fraktur) und zentrale Mittelgesichtsfrakturen (Le-Fort-I-Fraktur, Le-Fort-II-Fraktur, Nasenbeinfraktur und sagittale Oberkieferfraktur). Diese neuere Klassifikation hat jedoch die ältere Le-Fort-Klassifikation nicht völlig verdrängt.[1]
Diagnose
Untersuchung und klinische Diagnose
Die äußerliche Erkennung von Gesichtsfrakturen wird meist dadurch erschwert, dass nach schweren Unfällen die Gesichtsform und die Stellung der Gesichtsknochen wegen massiver Schwellungen (Ödeme) der Gesichtsweichteile, Prellungen, Abschürfungen, ausgedehnten Blutungen und Blutergüssen (Hämatome) oft nur zu erahnen ist. Die enormen Gesichtsschwellungen nach schweren Traumen können diese klassische klinische Befunderhebung oft unmöglich machen.
Mögliche Symptome der Oberkieferfraktur sind abnorme Beweglichkeit des ansonsten starren Oberkiefers, Dislokation des Knochenfragmentes, Knochenknirschen (Krepitation) bei der Bewegung des Knochenfragmentes, Hämatome, Schwellungen, Sensibilitätsstörungen (besonders N. infraorbitalis), Stauchungsschmerz, Blutungen, Okklusionsstörungen. Bei der Perkussion der Zähne ist ein dumpfer Klopfschall hörbar.
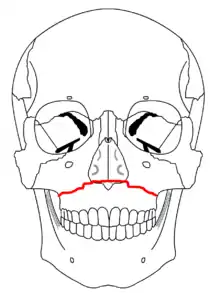
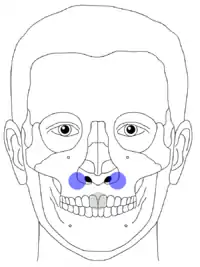
Klinisch erfolgt die Diagnose durch Schmerzauslösung und Kontrolle der Mobilität bei der leichten Bewegung des Oberkieferfragmentes. Dazu wird leicht an den oberen Frontzähnen (die beiden großen Schneidezähne – im Bild: grauer Punkt) mit Daumen und Zeigefinger gerüttelt. Die andere Hand tastet mit Daumen und Zeigefinger nach einer möglichen Bewegung an den typischen Verlaufsstellen der Bruchlinien.
|
|
(Bildbeschreibung: Le Fort I: Mobilität nur an den blauen Punkten; Le Fort II: Mobilität nur an den grünen Punkten; Le Fort III: Mobilität an den grünen und roten Punkten)
Die Mobilität des Mittelgesichtes kann geprüft werden, indem die oberen, mittleren Schneidezähne fest gegriffen werden und an ihnen gerüttelt wird, während die Stirn des Patienten mit der anderen Hand festgehalten wird, um den Kopf zu stabilisieren. Die Größe und Lage des mobilen Knochenfragmentes kann dem Arzt zeigen, um welchen Typ einer Le-Fort-Fraktur es sich handelt. Es kann allerdings auch zu Irrtümern kommen, wenn das Knochenfragment wegen der hohen Krafteinwirkung in seiner dislozierten Lage fest impaktiert (verkeilt) ist und scheinbar keine Knochenmobilität vorliegt.
Periorbitale Schwellungen können auf eine Le-Fort-II-Fraktur oder Le-Fort-III-Fraktur hindeuten.
Es sollte eine gründliche nasale und intraorale Untersuchung durchgeführt werden. Bei Le-Fort-II-Frakturen sind die Nasenknochen typischerweise sehr mobil, zusammen mit dem restlichen pyramidenförmigen Oberkieferfragment. Bei der intranasalen Inspektion können frische oder alte Blutungen, Septumhämatome oder Rhinorrhoe (nasaler Ausfluss) aus cerebrospinaler Flüssigkeit beobachtet werden.
Bei der intraoralen Untersuchung wird die intakte Okklusion kontrolliert, der Zustand der einzelnen Zähne, die Stabilität des Alveolarfortsatzes und des harten Gaumens. Es ist auch auf Verletzungen des weichen Gaumens zu achten. Außerdem wird intraoral mit den Fingern die Kontur des Oberkiefers abgetastet, um mögliche knöcherne Schäden an der vorderen Kieferhöhlenwand oder am zygomaticomaxillären oder nasomaxillären Stützpfeiler aufzuspüren.
Bei schweren Begleitverletzungen mit Verlegung der Atemwege oder Schädel-Hirn-Trauma muss die Untersuchung des Oberkiefers und der Gesichtsknochen zurückgestellt werden, bis die schwerwiegenderen Verletzungen beherrscht werden.
Lokal begrenzte Schwellungen oder Hämatome können in Beziehung zur Frakturlinie stehen. Eine periorbitale Schwellung kann auf eine Le-Fort-II oder -III-Fraktur hindeuten.
Eine Rückverlagerung des frakturierten Mittelgesichtes bedingt eine abgeflachte Gesichtsform, die in der angelsächsischen Fachliteratur als dish-face (auch pan-face, ungebräuchliche Übersetzung: Tellergesicht) bezeichnet wird. Diese Gesichtsdeformierung tritt nach großen Le-Fort-II- oder Le-Fort-III-Frakturen auf, ist aber anfangs durch die Gesichtsschwellung maskiert. Das frakturierte Oberkiefersegment ist nach hinten und unten verlagert. Das kann zu Frühkontakten im Molarenbereich führen, die von einem anterior offenen Biss begleitet sind. In schweren Fällen kann die Atmung durch die teilweise Verlegung der oberen Atemwege behindert sein. In diesen Fällen kann es notwendig sein, den Nasenboden und den harten Gaumen möglichst schnell zu dekomprimieren (reponieren), um das dislozierte Knochenfragment wieder nach vorne zu verschieben und so die Atemwege wieder frei zu machen.
Bei Le-Fort-II-Frakturen sind die Ossa nasalia typischerweise sehr mobil, sie bewegen sich zusammen mit dem frei flottierenden, pyramidenförmigen Knochenfragment des Oberkiefers. Bei Le-Fort-III-Frakturen verläuft die Bruchlinie auch durch den lateralen Orbitarand und das Jochbein.
Augen
An der Augenhöhle wird die Festigkeit des Randes der Augenhöhle und des Orbitabodens untersucht sowie der Visus (Sehschärfe) geprüft, die extraokuläre Bewegung, die Lage des Augapfels und die interkanthale Distanz (Abstand zwischen den Lidwinkeln – Augenlid). Beeinträchtigungen des Visus können auf Schädigungen am Canalis opticus, Schädigungen im Augapfel oder an der Retina hinweisen bzw. auf weitere neurologische Probleme. Eine Beeinträchtigung der Beweglichkeit der Augen oder ein Enophthalmus können Zeichen einer Fraktur des Orbitabodens (Blow-out-Fraktur) sein. Bei einer vergrößerten interkanthalen Distanz ist an eine Verschiebung des Knochens im Bereich der Sutura frontomaxillaris oder des Tränenbeins zu denken bzw. an einen Abriss des Ligamentum canthale mediale.
Hilfreich für die OP-Planung und die Beratung des Patienten können eventuell vorhandene Fotos vom Patienten sein, die noch vor dem Unfall angefertigt wurden.
Gelegentlich gibt der Patient auf Nachfrage an, dass entsprechende Schmerzen im Oberkiefer (an der Nasenwurzel; äußerer Augenwinkel) bereits durch eigenen Druck des Unterkiefers auf den Oberkiefer beim Zubeißen ausgelöst werden.
Röntgendiagnose
Die Röntgenuntersuchung erfolgt mit einer Orthopantomographie und mit einer Oberkiefer-Übersichtsaufnahme (Film intraoral, horizontal, Aufbissaufnahme, Röntgenstrahl 90° oder 65° (zur Bissebene) von oben – extraoral). Auch die occipito-nasale Schädelaufnahme (halbaxiale Einstellung) stellt das gesamte Mittelgesicht gut dar (Orbitaränder, Sutura frontozygomatica, Jochbein, Jochbogen, Nasennebenhöhlen).
Für die erste Untersuchung sind einfache Röntgenaufnahmen indiziert. Dazu gehört auch eine submentale Aufnahme mit vertikalem Strahlengang und laterale Aufnahmen, ebenso eine Kontrollaufnahme der Halswirbelsäule. Röntgenaufnahmen der Kieferhöhlen stellen gleichzeitig den Jochbogen und die Nasenknochen dar. Um eine klare Vorstellung von der dreidimensionalen Anatomie und Ausdehnung der Fraktur zu bekommen, müssen die Röntgenaufnahmen der verschiedenen Projektionen miteinander verglichen werden.
Mit der Computertomographie (CT) haben sich die Möglichkeiten zur bildgebenden Diagnostik der Oberkieferfrakturen erheblich verbessert. Das CT stellt oft den Bruchverlauf genauer dar und hilft bei der OP-Planung.
Differenzialdiagnose
Differenzialdiagnostisch ist immer an eine Schädelfraktur zu denken, die röntgenologisch ausgeschlossen werden muss. Eine Schädelfraktur ist viel schwerwiegender als ein Oberkieferbruch. Oft treten auch beide gemeinsam auf. Brillenhämatome können ein Zeichen für Schädelbasisfrakturen sein, ebenso Blutungen aus Nase und Ohr. Dabei ist abzuklären, ob dem Blut Hirnwasser beigemischt ist.
Die Behandlung der Schädelfraktur hat Vorrang, während die Behandlung der Oberkieferfraktur bei schwer verletzten Polytraumen oft noch 1–2 Wochen warten muss. Nach der Stabilisierung des Allgemeinzustandes erfolgt meist ein CT-Scan des Gesichtsschädels, um eine Mittelgesichtsfraktur zu diagnostizieren.
Begleitverletzungen
Oberkieferfrakturen treten oft bei schweren Traumata auf. Deshalb ist nach weiteren Schädigungen des Patienten zu forschen. Akut lebensbedrohlich können mögliche Verlegungen der Atemwege werden. Wegen der Beteiligung der Orbita ist auf Schädigungen der Augen zu untersuchen (Enophthalmus – eingesunkenes Auge; Diplopie – Doppelbilder – insbesondere mit aufwärts gerichtetem Blick). Gestörte Hautsensibilität unter dem Auge deutet auf eine Schädigung des Nervus infraorbitalis hin. Bei hohen Oberkieferfrakturen (Le-Fort-III) kommt es gelegentlich durch Beteiligung der Lamina cribrosa zur Schädigung der Riechnerven mit Anosmie und nasalem Liquorausfluss.[4] Auch das Gehör und die Zahnokklusion sind zu untersuchen.
Funktionsausfälle können Anhaltspunkte für die Lokalisation der Fraktur geben – z. B. Atemstörungen, reduzierte Visus, Hirnnerven, Okklusion oder Gehör. Bewusstseinsveränderungen bzw. Bewusstlosigkeit können Zeichen einer intrakraniellen Verletzung sein.
Therapie
Die Therapie der Oberkieferfraktur erfolgt durch Reposition, Fixation, Retention und Immobilisation. Mittelgesichtsfrakturen erfordern meist eine operative Versorgung durch einen Mund-, Kiefer- und Gesichtschirurgen, HNO-Arzt oder plastischen Chirurgen.
Das dislozierte Fragment wird reponiert und mittels Miniplattenosteosynthese (Osteosynthese) fixiert. Vor dem Aufkommen der Plattenosteosynthese erfolgte die Fixation mittels Drahtosteosynthese, die ebenfalls gute Ergebnisse brachte.
Erstbehandlung
Die Unfallversorgung muss zuerst die Vitalfunktionen sicherstellen. Falls die Atemwege nicht freigelegt werden können, muss das dislozierte, impaktierte Oberkieferfragment notfallmäßig reponiert werden. Falls dies nicht möglich ist, muss eventuell eine Tracheotomie durchgeführt werden. Die notfallmäßige Schienung für einen längeren Transport kann mit einem Lineal erfolgen, auf das der Patient mit seinen Molaren aufbeißt und dessen Enden auf beiden Seiten an den Mundwinkeln überstehen. Diese Linealenden können provisorisch nach oben fixiert werden – mit einer Binde, die über der Schädelkalotte zusammengebunden ist.
Da Oberkieferfrakturen sehr oft durch Verkehrsunfälle verursacht werden, werden sie oft von weiteren, potentiell lebensbedrohlichen Verletzungen begleitet. Die Diagnostik der Oberkieferfraktur ist dann während der Anfangsphase der Behandlung nicht im Vordergrund. Wegen der Schwere der Oberkieferfrakturen und der übrigen Verletzungen müssen diese Patienten sehr oft intubiert werden, um die Atmung sicherzustellen. Eine Mittelgesichtsfraktur wird immer stationär behandelt, zumindest in der Anfangsphase.
Bei einer Rückverlagerung des Unterkiefers und damit verbundenen Atemproblemen muss eine schnelle, provisorische Dekompression des Oberkiefers erfolgen, insbesondere des Gaumens. Dazu wird das komprimierte Fragment mittels Zangen und Haken nach vorne gezogen, während der komprimierte Bereich im harten Gaumen wieder dekomprimiert wird.
Operation
Bei der chirurgischen Behandlung wird versucht, die Defekte zu beseitigen und eine ästhetische Rekonstruktion des Gesichtes zu erreichen. Dazu werden instabile Knochenfragmente an stabilen Teilen des Schädels befestigt. Ein wichtiges Therapieziel ist die Wiederherstellung einer normalen Zahnokklusion, der Kaufunktion und der Sprachfunktion.
Da intraoperativ die Okklusion überprüft werden muss, kommt eine normale Intubation über den Mund nicht in Frage. Stattdessen wird auf die nasale Intubation ausgewichen. Eine seltene Intubationstechnik ist die submandibuläre Intubation. Dabei wird nach der Intubation über den Mund, der Tubus über eine operativ angelegte Öffnung im vorderen Mundbodenbereich im submentalen Bereich aus der Mundhöhle herausgeführt.
Reposition
Fragmentverschiebungen durch Muskelzug, wie sie besonders bei Frakturen im Extremitätenbereich auftreten, sind bei Oberkieferfrakturen nicht zu beobachten, da die Muskeln, die am Oberkiefer ansetzen, mit ihrem anderen Ende überwiegend an der Haut befestigt sind. So kommt es nicht zu Fragmentverschiebungden durch Muskelzug und auch die Reposition wird nicht durch Muskelzug erschwert. Allerdings tritt oft eine Fragmentverschiebung durch die große Gewalteinwirkung während des Bruchs auf und die Frakturränder stehen einer Reposition oft im Weg, da sie stark gezackt sind und einen komplizierten dreidimensionalen Verlauf haben.
Technik der operativen Fixation
Miniplatten, Drahtaufhängung
Operativer Zugang:
- für Le-Fort-I: Mundvorhof
- für Le-Fort-II: mediale Augenbraue, infraorbital oder transkonjunktival, Mundvorhof
- für Le-Fort-III: mediale und laterale Augenbrauen
Angestrebt wird eine stabile Schienung (Plattenosteosynthese) des Fragmentes.
Die besten kosmetischen Resultate hinsichtlich der Narben erzielt man durch zweischichtigen Nahtverschluss, um den Zug auf die Haut zu reduzieren und so eine kleinere Narbe zu erreichen. Die Nähte werden nach 5–10 Tagen entfernt.
Maxillo-mandibuläre Fixation

Die maxillo-mandibuläre Fixation (MMF) der Zahnreihen von Unterkiefer und Oberkiefer kann bei der Behandlung der Oberkieferfraktur erforderlich sein. Die etablierte Bezeichnung der „Intermaxillären Fixation“ (IMF) ist fehlerhaft, da nicht zwei Maxillae miteinander verbunden werden, sondern die Mandibula und die Maxilla. Korrekterweise ändert sich die Bezeichnung zunehmend zur Maxillo-Mandibulären Fixation. Diese Fixation erfolgt meist intraoperativ nach der Reposition und Fixierung der Fragmente. Durch die Fixation erfolgt eine Schienung des frakturierten am gesunden Kiefer. Zur Narkose-Ausleitung werden die zwischen Oberkiefer und Unterkiefer gespannten Gummiringe entfernt, um dem Anästhesisten bei Komplikationen einen Zugang zum Rachen des Patienten zu ermöglichen, beispielsweise bei Erbrechen des Patienten.
Für die Zeit, in der die maxillo-mandibuläre Fixation getragen wird (ca. drei bis acht Wochen), ist die Ernährung über eine transnasale Ernährungssonde sicherzustellen. Ein Erbrechen (Emesis) während der Fixation birgt eine erhöhte Gefahr der Aspiration von Erbrochenem. Im Notfall können die den Ober- und Unterkiefer verbindenden Gummizüge durchtrennt werden, um den Mund öffnen zu können. Die Patienten haben deshalb während der Fixationsdauer immer eine Schere bei sich zu tragen.
Ein mandibulo-maxilläre Fixation (Verschnürung) ist besonders dann erforderlich, wenn das Oberkieferfragment nicht stabil am Schädel fixiert werden konnte.
Ein mandibulo-maxilläre Fixation ist nur dann möglich, wenn eine korrekte Reponierung und Ausrichtung des Fragmentes gelingt. Sollte die vollständige Reponierung des Oberkieferfragmentes operativ nicht gelingen, kann mittels einer zusätzlichen Le-Fort-I-Osteotomie die regelrechte Okklusion des Patienten wieder eingestellt werden.
Komplikationen
Als Komplikationen nach Oberkieferfrakturen können bleibende Deformierungen bleiben.
Trotz regelrechter Ausheilung „auf dem Röntgenbild“ kann es zu Schädigungen von neurovaskulären Bündeln kommen – der N. supraorbitalis, N. infraorbitalis, N. facialis (r. frontalis). Es besteht die Möglichkeit von nachfolgenden Infektionen, die durch ausgedehnte Weichgewebsdefekte, Hämatome, offene Frakturen und Trümmerfrakturen begünstigt werden. Häufiger als eine Nichtverwachsung der Knochenfragmente kommt es zu einer Fehlverwachsung. Um das zu verhindern, sind eventuell Knochentransplantate erforderlich.
Die besten Aussichten auf gute funktionelle und ästhetische Ergebnisse haben frühzeitige operative Eingriffe.
Umstellungsosteotomien
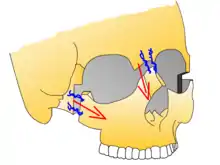
Bei Osteotomien zur Umstellung der Okklusion oder des Gesichtsschädels bei maxillären Gesichtsdeformierungen (orthognathe Chirurgie) wird die Durchtrennung des Knochens analog den Bruchlinien nach Le-Fort-I (Le-Fort-I Osteotomie – zur Retroposition des Oberkiefers, z. B. nach Deformierungen infolge einer operierten LKG-Spalte; eventuell in Kombination mit einer Velopharyngoplastik) bzw. Le-Fort-III ausgeführt.
Literatur
- Karl Heinz Austermann: Frakturen des Gesichtsschädels. In: N. Schwenzer, M. Ehrenfeld (Hrsg.): Zahn-Mund-Kiefer-Heilkunde. Band 2: Spezielle Chirurgie. Thieme Verlag, 2001, ISBN 3-13-593503-5.
- Andreas Neff, Christoff Pautke, Hans-Henning Horch: Traumatologie des Gesichtsschädels. In: Heinz-Henning Horch (Hrsg.): Mund-Kiefer-Gesichtschirurgie. Urban & Fischer bei Elsevier, 2006, ISBN 3-437-05417-1.
- Jan Behring: Ursache, Therapie und Folge zentraler Mittelgesichtsfrakturen. Dissertation. Hamburg 2004.
Weblinks
Einzelnachweise
- H. Horch: Mund-Kiefer-Gesichtschirurgie. (= Praxis der Zahnheilkunde. Band 10). 4. Auflage. Urban & Fischer-Verlag, 2006, ISBN 3-437-05417-1.
- René Le Fort: Étude expérimentale sur les fractures de la mâchoire supérieure. In: Rec Chir Paris. Band 23. Paris 1901, S. 208–227.
- René Le Fort: Experimental study of fractures of the upper jaw. In: Plastic and Reconstructive Surgery. Band 50. Paris 1972, S. 497–506, PMID 4563382 (Originaltitel: Étude expérimentale sur les fractures de la mâchoire supérieure. Übersetzt von P. Tessier).
- Zentrale Mittelgesichtsfraktur. DocCheck Community GmbH, abgerufen am 11. Oktober 2018.