Intraaortale Ballonpumpe
Die intraaortale Ballonpumpe (IABP) ist ein notfallmedizinisches Hilfsmittel zur Unterstützung einer insuffizienten Herztätigkeit (z. B. nach Herzinfarkt) mit dem Ziel der Vermeidung eines kardiogenen Schockes. Sie wird zur Durchführung der intraaortalen Ballongegenpulsation benötigt. Ihr Einsatz ist dann angezeigt, wenn andere Maßnahmen wie Medikamente und Beatmung nicht ausreichend sind.[1]

Geschichte
Das Konzept der intraaortalen Ballongegenpulsation wurde 1962 vom Kardiologen S. D. Moulopoulos entwickelt.[2][3] Erste Einsätze der intraaortalen Ballongegenpulsation erfolgten Ende der 60er Jahre durch Adrian Kantrowitz bei Patienten im kardiogenen Schock. Im weiteren Verlauf kam es zu einer zunehmenden Automatisierung der hierfür notwendigen Geräte (IntraAortale BallonPumpe = IABP) sowie zu erheblichen Fortschritten im Bereich der intraaortalen Ballonkatheter (IAB-Katheter). Durch zahlreiche Publikationen wurde das Verfahren immer bekannter. Heutzutage stellt die IABP-Therapie ein relativ einfaches, rasch einsetzbares und im Vergleich zu anderen Assistsystemen relativ komplikationsarmes Unterstützungsverfahren dar.
Grundlagen
Prinzip
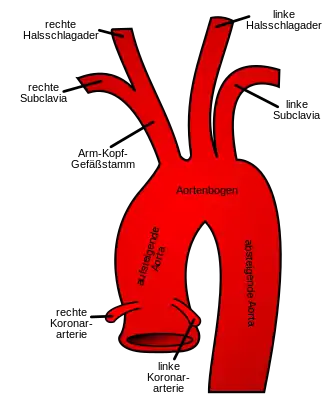
Die IABP wird zur Durchführung der intraaortalen Ballongegenpulsation benötigt. Sie wird (z. B. über die Femoralarterie mittels Seldingertechnik) in die Aorta descendens direkt unterhalb des Abganges der linken Arteria subclavia und oberhalb des Abganges der Nierenarterien gelegt. Dieser entsprechende Katheter wird mit der IABP verbunden. Eine anschließende Lagekontrolle (Röntgenmarker am proximalen und distalen Ballonende ermöglichen diese durch eine Röntgenaufnahme des Thorax) ist obligatorisch.[1][4][5] Weiterhin kann Ultraschall eingesetzt werden um die richtige Lage zu überprüfen. Dabei kann durch Einsatz einer TEE-Sonde in der Speiseröhre die absteigende Aorta mit Abgang der linken Arteria subclavia dargestellt werden. Die IABP-Spitze sollte 1–2 cm unterhalb des Abgang der linken Arteria subclavia zu liegen kommen.[6]
Der Ballon bläst sich unmittelbar nach Schluss der Aortenklappe mit etwa 30–40 cm³ Helium auf und verhindert dabei den diastolischen Blutfluss in Richtung unterer Körperhälfte. In der oberen Körperhälfte erhöht sich dadurch hingegen der diastolische Fluss. Unmittelbar vor Beginn der Systole entleert sich der Ballon aktiv („leersaugen“) wieder und gibt damit den Blutfluss in Richtung unterer Körperhälfte frei.[1] Das Gerät wird individuell angepasst, wobei Füllung und Entleerung nicht grundsätzlich bei jeder Herzaktion durchgeführt werden.[5]
Um die optimalen Zeitpunkte für das Aufblasen und Absaugen des Ballons nicht zu verpassen, ist ein Auslöser hilfreich. Beim Befüllen dienen dazu eine Druckmessung direkt über den IABP (charakteristische Veränderung des arteriellen Druckes bei Aortenklappenschluss) oder eine Zeitpunktbestimmung anhand des Druckverlaufes in einer radialen Handgelenksarterie oder einer Beinarterie. Beim aktiven Entleeren wird der Zeitpunkt des niedrigsten diastolischen Druckes am besten mittels Messung direkt über den IABP erkannt.
Wirkung
Der wesentliche Effekt der intraaortalen Ballongegenpulsation besteht darin, die myokardiale Sauerstoffversorgung zu erhöhen und den myokardialen Sauerstoffverbrauch zu senken:
- Das Aufblasen der IABP in der Diastole erhöht den Blutfluss in der oberen Körperhälfte und verbessert damit die Blutversorgung von Gehirn und Herz (diastolischer Druck in der Aorta ↑ und Koronarperfusionsdruck ↑),
- Das aktive Entleeren der IABP verringert den enddiastolischen Aortendruck und reduziert so die Arbeitsbelastung des linken Herzventrikels (Zeitdauer der isovolumetrischen Kontraktion des linken Ventrikels ↓, Endsystolischer Druck im linken Ventrikel ↓ und linksventrikuläre Nachlast ↓).
Zusammengefasst wird dadurch eine Erhöhung des myokardialen Sauerstoffangebots (Koronarperfusion) und eine Senkung des myokardialen Sauerstoffbedarfs durch Nachlastverringerung bewirkt, und das Herzzeitvolumen steigt um bis zu 40 %.[1][5]
Durch das bewirkte Ansteigen des Herzzeitvolumens, die Senkung des Sauerstoffbedarfes des Herzens und die Verbesserung von koronarer sowie cerebraler Perfusion kann der betroffene Patient in entsprechenden Fällen zumindest zeitweise stabilisiert (am Leben erhalten) werden.[1][5]
Anwendung
Grundsätzlich ist der IABP bei Patienten mit drohendem oder manifestem kardiogenem Schock angezeigt, wenn andere Maßnahmen wie Medikamente oder künstliche Beatmung nicht ausreichen. Voraussetzungen dazu sind jedoch ein noch messbar vorhandener Blutdruck, ein regelmäßiger Herzrhythmus und ein noch nicht zu weit fortgeschrittenes Herzversagen (Herzindex mindestens 1,5 l/Minute/m²):[5]
Indikationen
- Refraktäre instabile Angina Pectoris
- Drohender Infarkt
- Akuter Myokardinfarkt
- Refraktäres Kammerversagen
- Komplikationen eines akuten Infarktes
- Kardiogener Schock
- Unterstützung für diagnostische, perkutane Revaskularisations- und interventionelle Prozeduren
- Ischämiebedingte, therapierefraktäre ventrikuläre Arrhythmien
- Septischer Schock
- Intraoperative Erzeugung eines pulsatilen Flusses
- Entwöhnung von der Herz-Lungen-Maschine
- Kardiale Unterstützung für nichtkardiochirurgische Eingriffe
- Prophylaktische Unterstützung in Vorbereitung zur Kardiochirurgie
- Postchirurgische myokardiale Dysfunktion/Low-Output-Syndrom
- Myokard-Kontusion
- Mechanische Überbrückung zu anderen Ventricular Assist Device
- Kardiale Unterstützung nach Korrektur anatomischer Defekte
Kontraindikationen
Als absolute Kontraindikationen gelten:
- Aortenklappeninsuffizienz
- Aneurysma der Aorta (thorakal oder abdominell)
- Fortgeschrittene aortoiliakale Arteriosklerose
Als relative Kontraindikationen gelten:
- Gerinnungsstörungen
- Vorhandene Blutungen
Komplikationen
Als klassische Komplikationen gelten eine Arterielle Verschlusskrankheit die das gezielte Einbringen des Ballon unmöglich macht, sowie ein Durchstechen (Perforation) von Beckenarterie oder Aorta.[5] Bei zu weit distaler Platzierung oder Verrutschen des Ballonkatheters kann es zu einer Verlegung der Nierenarterien und damit zu einem Nierenversagen kommen.
Weblinks
- Kerstin Flemming, Kerstin Schäfer: Pflege von Patienten mit IABP-Therapie. Ein Leitfaden für die Kitteltasche. Herzzentrum Dresden, Universitätsklinik, (PDF; 9,0 MB).
Einzelnachweise
- H.-W. Baenkler u. a.: Innere Medizin. Thieme Verlag, 2001, ISBN 3-13-128751-9, S. 254ff. (online).
- J. E. McGee: Intra-aortic balloon pump: a perspective. In: Journal of the National Medical Association. Band 73, Nummer 9, September 1981, S. 885–887. PMID 7277524, PMC 2552747 (freier Volltext).
- S. D. Moulopoulos, S. Topaz, W. J. Kolff: Diastolic balloon pumping (with carbon dioxide) in the aorta - a mechanical assistance of the failing circulation. In: American Heart Journal. Band 63, 1962, S. 669–675.
- H. Burchardi u. a.: Die Intensivmedizin. Springer, 2007, ISBN 978-3-540-72295-3, S. 421ff. (online).
- U. Stierle u. a.: Klinikleitfaden Kardiologie. Urban & Fischer, 2008, ISBN 978-3-437-22281-8, S. 104ff. (online).
- Matthew A. Klopman, Edward P. Chen, Roman M. Sniecinski: Positioning an Intraaortic Balloon Pump Using Intraoperative Transesophageal Echocardiogram Guidance. In: Anesthesia & Analgesia. Band 113, Nr. 1, 1. Juli 2011, ISSN 0003-2999, S. 40–43, doi:10.1213/ane.0b013e3182140b9a (ovid.com [abgerufen am 30. März 2018]).