Dehydroepiandrosteron
Dehydroepiandrosteron (DHEA), Prasteron (INN), ist das am häufigsten vorkommende Steroidhormon im menschlichen Körper. In Abhängigkeit vom jeweiligen hormonellen Niveau kann es sich wie ein Estrogen oder wie ein Androgen verhalten.
| Strukturformel | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
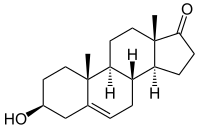 | ||||||||||||||||||||||
| Allgemeines | ||||||||||||||||||||||
| Freiname | Prasteron | |||||||||||||||||||||
| Andere Namen |
3β-Hydroxy-androst-5-en-17-on | |||||||||||||||||||||
| Summenformel | C19H28O2 | |||||||||||||||||||||
| Kurzbeschreibung |
farblose Nadeln oder Blättchen[1] | |||||||||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||||||||
| ATC-Code | ||||||||||||||||||||||
| Eigenschaften | ||||||||||||||||||||||
| Molare Masse | 288,43 g·mol−1 | |||||||||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||||||||
| Schmelzpunkt | ||||||||||||||||||||||
| Löslichkeit |
| |||||||||||||||||||||
| Sicherheitshinweise | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Toxikologische Daten | ||||||||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | ||||||||||||||||||||||
DHEA ist die Vorstufe sowohl für die männlichen Sexualhormone (Androgene) als auch für weiblichen Sexualhormone (Estrogene).
Allgemeines
Ebenso wie Androsteron ist es eine der metabolischen Zwischenstufen des Testosteron und wird daher auch als Prohormon bezeichnet.
Es ist nach dem Dopingreglement des Internationalen Olympischen Komitees verboten.
DHEA wurde 1934 von Butenandt und Dannenbaum im Urin entdeckt. 1954 gelang erstmals die Isolierung aus Blut. Bekannt wurde DHEA etwa ab 1980 als so genanntes Anti-Aging-Hormon.
Biosynthese
DHEA wird bei Männern ausschließlich in der inneren Schicht (Zona reticularis) der Nebennierenrinde produziert. Bei Frauen entstehen dort nur 7/10 des DHEA, die anderen 3/10 werden in den Ovarien gebildet.
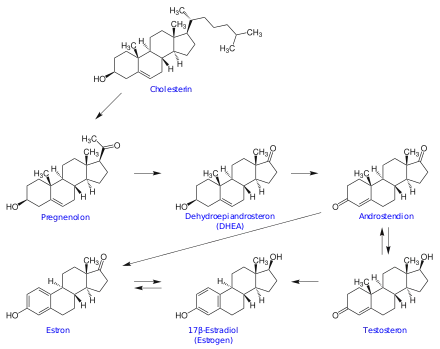
Bei der DHEA-Biosynthese entsteht aus Cholesterin zuerst Pregnenolon. Aus Pregnenolon macht die Steroid-17α-Hydroxylase (CYP17A1) zuerst Hydroxy-Pregnenolon und in bestimmten Zellen auch DHEA.
DHEA wird durch die 3β-Hydroxysteroid-Dehydrogenase (3bHSD) zu 4-Androstendion umgesetzt, aus dem wiederum durch die 17β-Hydroxysteroid-Dehydrogenase Typ 3 (HSD17B3, Testosteron-17β-Dehydrogenase) Testosteron entsteht. In einem nächsten Schritt wird durch die Aromatase (CYP19A1) aus Testosteron 17β-Estradiol gebildet. Die Aromatase kann auch aus 4-Androstendion Estron bilden, das durch die 17bHSD ebenfalls zu 17β-Estradiol umgewandelt werden kann. Die Reaktionen der CYP-Enzyme sind irreversibel, die HSD können je nach Typ auch die Rückreaktion katalysieren.
| Patient | Konzentration |
|---|---|
| Männer 20.–50. LJ | 1,5–9 ng/ml |
| Frauen 20.–50. LJ | 1,0–8 ng/ml |
| Kinder 1.–5. LJ | 0,2–0,7 ng/ml |
| Kinder 10.–12. LJ | 0,22–2,54 ng/ml |
| Kinder 14.–16. LJ | 0,42–9,31 ng/ml |
Die vom Körper gebildeten Mengen an DHEA sind vom Alter und vom Geschlecht abhängig, außerdem unterliegt die DHEA-Konzentration im Blut einer Tagesrhythmik.
Die Nebennieren produzieren in den ersten Lebensjahren nur geringe Mengen an DHEA, größere Mengen sind erstmals im Alter von sechs bis sieben Jahren nachzuweisen. Die Produktion an DHEA erreicht ihren Höhepunkt im Alter von etwa 25 Jahren und geht dann ständig zurück.
In allen Altersstufen haben Männer etwas höhere DHEA-Werte als Frauen.
DHEA wird in der Leber zum Sulfat DHEA-S metabolisiert (entdeckt 1994).
Studien lassen darauf schließen, dass die Konzentration an DHEA durch Training der Herzfrequenzvariabilität erhöht[3] werden kann und damit ein entsprechendes Wirkmuster hervorgerufen wird wie durch Medikamente mit anti-depressiver Wirkung.[4]
Verwendung und therapeutische Wirksamkeit
In Deutschland werden alle Prohormone als zulassungspflichtige Arzneimittel angesehen. DHEA wird von der Arzneimittelverschreibungsverordnung, Anlage 1, unter dem Synonym Prasteron als verschreibungspflichtiges Arzneimittel eingestuft. Es wird in der evidenzbasierten Medizin derzeit nur als Kombinationspräparat (zusammen mit Estradiolvalerat, beispielsweise in Gynodian® Depot Spritzampullen) zur Behandlung charakteristischer Symptome (Hitzewallungen, Schweißausbrüche, Schlafstörungen, Depressionen) im Klimakterium der Frau oder nach Ovarektomie oder Strahlenkastration eingesetzt.
Anti-Aging
In den USA werden DHEA-Präparate als rezeptfreie Nahrungsergänzungsmittel eingestuft. Die Hersteller preisen DHEA unter anderem als lebensverlängernd an. Begründet wird dies damit, dass DHEA den Energieverbrauch der Zellen senke, damit deren Lebensdauer erhöhe. Diese „Vorzüge“ von DHEA konnten bisher nicht nachgewiesen werden.[5] Von der Einnahme von DHEA als Anti-Aging-Medikament wird abgeraten.[6]
Einzelnachweise
- Eintrag zu Prasteron. In: Römpp Online. Georg Thieme Verlag, abgerufen am 22. Dezember 2014.
- Datenblatt trans-Dehydroandrosterone bei Sigma-Aldrich, abgerufen am 23. Januar 2024 (PDF).
- E. E. Baulieu et al.: Dehydroepiandrosterone (DHEA), DHEA sulfate, and aging: contribution of the DHEAge Study to a sociobiomedical issue. In: Proc. Natal. Acad. Sci. U.S.A. Band 97, 2000, S. 4279–4284. PMID 10760294.
- Wiebke Arlt, Bruno Allolio: Therapeutisches Potential von DHEA. Stellungnahme für die Hormontoxikologie-Kommission der Deutschen Gesellschaft für Endokrinologie (DGE). In: Mitteilungen der DGE. Ausgabe 1/2003, S. 4–7.
- O. T. Wolf: Effects of Dehydroepiandrostone (DHEA) Replacement on Cognitive Performance in Humans: Four Placebo Controlled Double Blind Studies. Verlag Cuvillier, 1998, ISBN 3-89712-062-3.
- Empfehlung der Mayo-Klinik, abgerufen 30. Oktober 2017.
Literatur
- J. Pope, M. Cupp, T. Tracy: Dietary Supplements - Toxicology and Clinical Pharmacology. 2002, ISBN 1-59259-303-8.
Weblinks
- Jassal, reactome: Side chain cleavage of 17α-hydroxyprenenolone to yield DHA.
- Jassal, reactome: DHA isomerizes to 4-Androstene-3,17-dione.
- ChemSub Online (Dehydroepiandrosteron).