ظهارة انتقالية
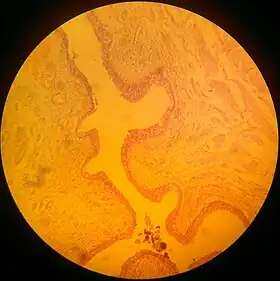
الظهارة الانتقالية هي نوع من الظهارة الطبقية. يتكون هذا النسيج من طبقات متعددة من الخلايا الظهارية القادرة على الانقباض والتوسع من أجل التكيف مع درجة التمدد المطلوبة. تبطن الظهارة الانتقالية أعضاء الجهاز البولي وتعرف عندئذ باسم الظهارة البولية. تحتاج المثانة على سبيل المثال إلى انتفاخ كبير.
| ظهارة انتقالية | |
|---|---|
 ظهارة انتقالية | |
| تفاصيل | |
| نظام أحيائي | جهاز بولي |
| نوع من | ظهارة |
| معرفات | |
| ترمينولوجيا هستولوجيكا | H2.00.02.0.02033 |
البنية
يعتمد وجود الظهارة الانتقالية على الطبقات التي توجد فيها. تكون خلايا الطبقة القاعدية مكعبة (مكعبة الشكل) وعمودية (على شكل عمود) بينما تختلف خلايا الطبقة السطحية في المظهر اعتمادًا على درجة الانتفاخ. تبدو هذه الخلايا مكعبة مع قمة مقببة عندما لا يكون العضو أو الأنبوب في حالة تمدد.[1] عندما يُشد العضو أو الأنبوب (على سبيل المثال عندما تمتلئ المثانة بالبول)، تضغط الأنسجة وتصبح الخلايا مشدودة. عندما يحدث هذا، تتسطح الخلايا وتبدو وكأنها حرشفية وغير منتظمة.
طبقات الخلية
تتكون الظهارة الانتقالية من ثلاثة أنواع من طبقات الخلايا: القاعدية والمتوسطة والسطحية.[2] تعزز الطبقة القاعدية الخلايا الجذعية الظهارية من أجل توفير تجديد مستمر للظهارة.[3] تكون السيتوبلازم لهذه الخلايا غنية بالخيوط اللونية والميتوكوندريون (المتقدرات). ومع ذلك، فإنها تحتوي على عدد قليل من الشبكات الإندوبلازمية. تلعب الخيوط اللونية دورًا في إرفاق الطبقة القاعدية بالغشاء القاعدي عبر الجسيمات الجينية.[4] تكون طبقة الخلايا الوسيطة شديدة التكاثر، وتوفر بالتالي تجديدًا سريعًا للخلية استجابةً لإصابة العضو أو الأنبوب الموجودة فيه. تحتوي هذه الخلايا على جهاز غولجي بارز ومجموعة من الحويصلات المرتبطة بالغشاء. تعمل هذه في تعبئة ونقل البروتينات -مثل الكيراتين- إلى طبقة الخلايا السطحية. طبقة الخلايا السطحية المبطنة للتجويف هي الطبقة الظهارية الوحيدة المتمايزة بالكامل. إذ يوفر حاجزًا لا يمكن اختراقه بين التجويف ومجرى الدم، حتى لا يسمح لمجرى الدم بإعادة امتصاص الفضلات الضارة أو مسببات الأمراض. جميع الخلايا الظهارية الانتقالية مغطاة بالزغيبات بالإضافة إلى غطاء مخاطي ليفي.
تحتوي الظهارة على العديد من الروابط الصميمية والدقيقة للأنسجة العصبية والضامة. تسمح هذه الروابط بالاتصال من أجل إعلام الخلايا بالتوسع أو الانكماش. ترتبط الطبقة السطحية للظهارة الانتقالية بالطبقة القاعدية من خلال الإسقاطات الخلوية، مثل الخيوط المتوسطة البارزة من الغشاء الخلوي. تجعل هذه العناصر الهيكلية الظهارة تسمح بالانتفاخ. ومع ذلك، فإن هذه تسبب أيضًا هشاشة الأنسجة نسبيًا، وبالتالي يصعب دراستها. تلامس جميع الخلايا الغشاء القاعدي.
غشاء الخلية
نظرًا لأهميتها في العمل بصفتها حاجزًا تناضحيًا بين مكونات المسالك البولية والأعضاء والأنسجة المحيطة بها، تكون الظهارة الانتقالية مقاومة نسبيًا لنفوذية الماء والأملاح. ترجع هذه المقاومة إلى الغشاء الخلوي عالي التقرن المُصنع في جهاز غولجي. يتكون الغشاء من شبكة سداسية موضوعة في جهاز غولجي ومزروعة على سطح الخلية عن طريق الاحتساء الخلوي العكوس،[5] وهو نوع من عمليات الإخراج الخلوي (الإيماس). تُميز الخلايا في الطبقة السطحية للظهارة الانتقالية بشكل كبير، ما يسمح بصيانة هذا الغشاء الحاجز. تكون الطبقة القاعدية للظهارة أقل تمايزًا بكثير؛ ومع ذلك، تعمل مصدرًا بديلًا للطبقة الأكثر سطحية.[6] في حين أن جهاز غولجي أقل بروزًا في خلايا الطبقة القاعدية، إلا أن هذه الخلايا غنية بالبروتينات السيتوبلازمية المتجمعة معًا من أجل تكوين ألياف ليفية. تتلاقى هذه الألياف الليفية في جسيمات نصفية من أجل ربط الخلايا في الغشاء القاعدي.
الوظيفة
تتمدد الخلايا الظهارية الانتقالية بسهولة من أجل استيعاب تقلب حجم السائل في العضو (يصبح الجزء البعيدة من الإحليل ظهارة حرشفية طبقية غير متقرنة في الإناث؛ ويسمى الجزء المبطن للجزء السفلي من النسيج الغشاء القاعدي). تعمل الظهارة الانتقالية أيضًا حاجزًا بين التجويف، أو داخل الفضاء المجوف للمسالك التي تبطنها ومجرى الدم. من أجل المساعدة في تحقيق ذلك، ترتبط خلايا الظهارة الانتقالية عن طريق الوصلات الضيقة، أو الوصلات التي لا يمكن اختراقها تقريبًا والمتماسكة مع الأغشية الخلوية للخلايا المجاورة. يمنع هذا الحاجز إعادة امتصاص الفضلات السامة ومسببات الأمراض من خلال مجرى الدم.
الأهمية السريرية
تكون الظهارة البولية عرضة للإصابة بالسرطان. بسبب ملامسة المثانة للبول لفترات طويلة، فإن المواد الكيميائية المتركزة في البول يمكن أن تسبب سرطان المثانة. على سبيل المثال، يؤدي تدخين السجائر إلى تركيز المواد المسرطنة في البول وهو سبب رئيسي لسرطان المثانة. يسبب حمض أريستوليك -وهو مركب موجود في نباتات عائلة الزراوندية- أيضًا طفرات الحمض النووي وهو سبب لسرطان الكبد والمجاري البولية والمثانة. يُعد التعرض المهني لبعض المواد الكيميائية أيضًا عامل خطر لسرطان المثانة. يمكن أن يشتمل ذلك على الأمينات العطرية (صبغة الأنيلين)، والهيدروكربونات العطرية متعددة الكريات، وعوادم محركات الديزل.[7]
السرطانة (الكارسينوما)
تُعد السرطانة نوعًا من السرطانات التي تحدث في الخلايا الظهارية. سرطان الخلايا الانتقالية هو النوع الشائع من سرطان المثانة، يحدث في 9 من أصل 10 حالات. وهو أيضًا السبب الرئيسي لسرطان الحالب والإحليل والسرر المثاني، والسبب الرئيسي الثاني لسرطان الكلى. يمكن أن يتطور سرطان الخلايا الانتقالية بطريقتين مختلفتين.[8] إذا نما سرطان الخلايا الانتقالية باتجاه السطح الداخلي للمثانة عبر إسقاطات تشبه الإصبع، فإنه يُعرف بالسرطان الحليمي. أما في خلاف ذلك فيُعرف باسم سرطان مسطح. يمكن لأي من الشكلين الانتقال من النوع غير الغازي إلى الغازي عن طريق الانتشار في طبقات العضلات في المثانة. عادة ما يكون سرطان الخلايا الانتقالية متعدد البؤر، ويحدث أكثر من ورم واحد عند التشخيص.
يمكن لسرطان الخلايا الانتقالية الانتقال أو الانتشار إلى أجزاء أخرى من الجسم عبر الأنسجة المحيطة بالطريق اللمفاوي أو مجرى الدم. يمكن أن ينتشر إلى الأنسجة والدهون المحيطة بالكلى، والدهون المحيطة بالحالب، أو بشكل تدريجي إلى العقد الليمفاوية والأعضاء الأخرى، بما في ذلك العظام. تشتمل عوامل الخطر الشائعة لسرطان الخلايا الانتقالية على سوء استخدام المسكنات على المدى الطويل والتدخين والتعرض للمواد الكيميائية المستخدمة في صناعة الجلود والبلاستيك والمنسوجات والمطاط.[9]
لدى مرضى سرطان الخلايا الانتقالية مجموعة متنوعة من خيارات العلاج. تشتمل هذه الخيارات على استئصال الكلية، أو استئصال الكلى والحالب وكفة المثانة، والاستئصال الجزئي للحالب. هذا الخيار فقط عندما يكون السرطان سطحيًا وقد أصاب فقط الثلث السفلي من الحالب. يستلزم الإجراء إزالة جزء من الحالب السرطاني وإعادة ربط نهايته. غالبًا ما ينظر المرضى المصابون بسرطان المثانة أو المرض المتقدم إلى إعادة بناء المثانة على أنها علاج. تشتمل الطرق الحالية من أجل إعادة بناء المثانة على استخدام أنسجة الجهاز الهضمي. ومع ذلك، رغم أن هذه الطريقة فعالة في تحسين وظيفة المثانة، لكن يمكنها زيادة خطر الإصابة بالسرطان في الواقع، ويمكن لها أن تسبب مضاعفات أخرى، مثل الالتهابات والحصيات البولية وعدم توازن الكهرلة. لذلك، تلوح في الأفق طرق أخرى في المستقبل. فعلى سبيل المثال، تمهد البحوث الحالية الطريق من أجل استخدام الخلايا الجذعية متعددة القدرات من أجل استخراج الظهارة البولية، لأنها منتشرة بشكل كبير في المختبرات (أي خارج الجسم).[3]
المراجع
- Marieb, E., & Hoehn, K. (2013). Human anatomy & physiology (9th ed., pp. 122-124). Boston: Pearson.
- Monis, B., & Zambrano, D. (1968). Ultrastructure of transitional epithelium of man. Zeitschrift für Zellforschung und Microscopical Anatomie, 87(1), 101-117.
- Osborn, S. L., & Kurzrock, E. A. (2015). Production of Urothelium from Pluripotent Stem Cells for Regenerative Applications. Current Urology Reports, 16(1), 1+. Retrieved from http://go.galegroup.com/ps/i.do?id=GALE%7CA390522720&v=2.1&u=clemsonu_main&it=r&p=AONE&sw=w&asid=bf6961c15c9b9523113dee93fd8df89c نسخة محفوظة 9 يناير 2018 على موقع واي باك مشين.
- Hicks, R. (1965). The Fine Structure Of The Transitional Epithelium Of Rat Ureter. The Journal of Cell Biology, 26(1), 25-48. Retrieved November 25, 2014, from http://jcb.rupress.org/content/26/1/25.abstract نسخة محفوظة 9 سبتمبر 2019 على موقع واي باك مشين.
- Hicks, R. (1966). THE FUNCTION OF THE GOLGI COMPLEX IN TRANSITIONAL EPITHELIUM: Synthesis of the Thick Cell Membrane. The Journal of Cell Biology, 30(3), 623-643. Retrieved November 25, 2014, from http://jcb.rupress.org/content/30/3/623.abstract نسخة محفوظة 23 أكتوبر 2018 على موقع واي باك مشين.
- Firth, J. A., & Hicks, R. M. (1973). Interspecies variation in the fine structure and enzyme cytochemistry of mammalian transitional epithelium. Journal of Anatomy, 116(Pt 1), 31–43.
- "Bladder cancer risk factors". Cancer Research UK. مؤرشف من الأصل في 2020-04-01. اطلع عليه بتاريخ 2014-07-27.
- American Cancer Society. (2014). Bladder cancer. Retrieved November 25, 2014, from http://www.cancer.org/cancer/bladdercancer/detailedguide/bladder-cancer-what-is-bladder-cancer نسخة محفوظة 2016-12-01 على موقع واي باك مشين.
- Transitional Cell Cancer. (2012, April 13). Retrieved December 14, 2014, from https://my.clevelandclinic.org/health/diseases_conditions/hic_Transitional_Cell_Cancer_of_Renal_Pelvis_and_Ureter نسخة محفوظة 3 أكتوبر 2016 على موقع واي باك مشين.
- بوابة تشريح