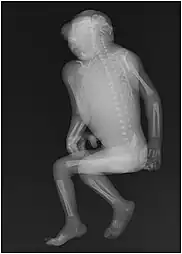
انعدام الدماغ
انعدام الدماغ هو عدم وجود جزء كبير من الدماغ أو الجمجمة أو فروة الرأس (الجلد المغطي للجمجمة) التي تحدث أثناء التطور الجنيني.[1][2][3][4] وهو مرض رأسي ناتج عن عيب في تكوين الأنبوب العصبي الذي تحدث عند عدم إغلاق النهاية الرأسية للأنبوب العصبي. وانغلاق المسام الرأسي للأنبوب العصبي يكون عادة في اليوم 23-26 من الحمل تقريبا [5] ، فإذا لم ينغلق فإن ذلك يتسبب بحالة انعدام الدماغ. ومع أن المصطلح الإغريقي Anencephaly يعني عدم وجود ما بداخل الرأس نهائيا، أي أن الدماغ غير موجود نهائيا، إلا أن الأجنة المصابين بهذا العيب يفتقدون فقط الدماغ الانتهائي telencephalon .[6] الجزء الأكبر من الدماغ والذي يتكوِّن عموماً من نصفي الكرة المخية (cerebral hemispheres) بما في ذلك القشرة المخية الحديثة (neocortex) المسؤولة عن الإدراك.[7] أما الجزء الباقي فيكون مغطى بغشاء رقيق، وبالنسبة للجلد والعظم والسحايا فتكون كلها مفقودة.[8][9] وفي ظل ما سبق واستثناءات قليلة فالمواليد الجدد بهذا المرض لا يعيشون إلا لمدة ساعات أو أيام بعد ولادتهم.
| انعدام الدماغ | |
|---|---|
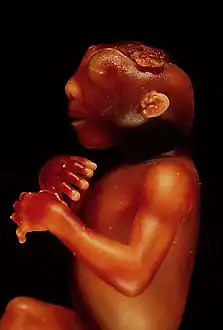 صورة جانبية لجنين مصاب بانعدام الدماغ صورة جانبية لجنين مصاب بانعدام الدماغ | |
| معلومات عامة | |
| الاختصاص | علم الوراثة الطبية; طب الأطفال |
| من أنواع | اضطرابات رأسية، ومرض |
| التاريخ | |
| وصفها المصدر | قاموس بروكهاوس وإفرون الموسوعي |
علامات المرض وأعراضه
المؤسسة الوطنية للاختلالات العصبية والسكتات الدماغية NINDS تصف هذا العيب كالتالي: «الطفل المصاب بانعدام الدماغ يكون عادة أعمى وأصم وغير واع لما يدور حوله وغير قادر على الشعور بالألم. ومع أن بعض المصابين يولدون مع جذع الدماغ الرئيسي إلا أن افتقاد المخ القادر على القيام بوظائفه يجعل إمكانية الوعي صعبة جدا. الأفعال المنعكسة مثل التنفس أو الاستجابة للأصوات واللمس ربما تكون موجودة.»[7]
الاسباب
سبب حالة انعدام الدماغ أمر مختلف فيه.
منذ عام 1995م أصبح معلوما أن حمض الفوليك له دور مهم في تكوين الأنبوب العصبي وبما أن انعدام الدماغ حالة ناتجة عن اختلال في الأنبوب العصبي، فلا بد أن لحمض الفوليك دورا في ذلك. إذ أظهرت الدراسات أن إضافة حمض الفوليك إلى غذاء النساء اللاتي هن في سن الإنجاب قد يقلل من حدوث انعدام الدماغ (يقلل من احتمالية حدوثه ولكنه لا يمنعه تماما)، وبالتالي فإنه يوصى بأن تتناول المرأة التي هي في سن الإنجاب0.4 مغ/يوم من حمض الفوليك،[7] سواء أكان هناك حمل متوقع أم لا، إذ أن كثيرا من حالات الحمل تحدث بشكل غير مخطط له مسبقا، [10] وعدا عن ذلك فإن المرأة عندما تعلم بحملها في بداية الدورة الشهرية التي تلي الإخصاب يكون الجنين قد بدأ أسبوعه الثالث، وفي هذه الفترة يكون الأنبوب العصبي قد بدأ بالتكون ولا ينفع ذلك عندئذ. ولكن الأولى باتباع هذه العادات الغذائية والاهتمام بها بشكل كبير هن النساء اللاتي يخططن للإنجاب أو يتوقعن حدوث حمل. قد يصف الطبيب جرعات أكبر من حمض الفوليك للنساء اللاتي سبق لهن أن أنجبن أطفالًا مصابين بهذا العيب «انعدام الدماغ».[10]
بشكل عام، فإن الإصابة بانعدام الدماغ لا تتبع أنماط الوراثة المباشرة، حتى وإن كان هناك إثباتات غير مباشرة على أن للوراثة دور في هذا العيب [11] ، كما أن تجارب أجريت على الحيوانات أظهرت أن عامل النسخ (transcription factor (TEAD 2 له دور في هذا العيب.[12] ومع أنِّ احتمالية إنجاب طفل مصاب بانعدام الدماغ في العالم هي 0.1 % تقريبا (أي أن طفلا من ألف مولود يكون مصابا بعيب في الأنبوب العصبي كمعدل عام)، إلا أن دراسات أظهرت أن المرأة التي سبق لها أن أنجبت طفلا مصابا بأحد عيوب الأنبوب العصبي تكون احتمالية إنجابها لطفل آخر مصاب بمثل هذا العيب 3 % [13] ؛ ولذا تنصح هذه النساء بطلب استشارة جينية من طبيب مختص لإجراء الاختبارات اللازمة.[14]
النساء اللاتي يأخذن أدوية لعلاج «الصرع» أو المصابات بـ «السكري المعتمد على الإنسولين» يكون عندهن خطر أكبر لإنجاب أطفال مصابين بعيوب الأنبوب العصبي.[15]
يعود سبب حدوث انعدام الدماغ بالإضافة إلى تشوهات جسمية وعقلية أخرى إلى التعرض الكبير لبعض المواد السامة مثل الرصاص والزئبق والكروم والنيكل.[16]
علاقة انعدام الدماغ بالاضطرابات الناتجة عن خلل في تكوين أهداب الخلايا
حتى وقت قريب، لم تكن البحوث الطبية تشير إلى أي علاقة بين الاضطرابات الجينية من أمراض ومتلازمات، ولكن دراسات جديدة أظهرت نتائجها أن هذه الاضطرابات تشترك في مسببها الرئيسي بغض النظر عما نشاهده من اختلافات في الأعراض والعلامات التي تلاحظ سريريا عند تشخصيها، فحالة انعدام الدماغ واحدة من الحالات التي تسمى ciliopathies أي الأمراض المرتبطة بعيب في الأهداب الخلوية الأولية primary cilia ولعل السبب الكامن وراء ذلك هو اختلال في آلية عمل جزيئية لهذه الأهداب، إذ قد يؤثر هذا الاختلال سلبا على عدد من سلاسل التفاعلات المسؤولة عن النمو الخلوي، ولعل كون هذا الاختلال يؤثر على الخلايا يقدم تفسيرا منطقيا لتنوع واختلاف الأعراض الظاهرة على المصابين بهذه الأمراض.[17]
التشخيص

يمكن تشخيص عيوب الأنبوب العصبي مثل انعدام الدماغ (anencephaly) والسنسنة المشقوقة (spina bifida) قبل الولادة من خلال فحص الموجات فوق الصوتية (ultrasound) أو من خلال فحص ألفا-فيتوبروتين لمصل دم الأم (maternal serum alpha-fetoprotein screening) [18] أو فحص الموجات فوق الصوتية التفصيلي للجنين detailed fetal ultrasound .[19]
انعدام المخ الجزئي
انعدام المخ الجزئي هو شكل نادر من أشكال انعدام الدماغ والذي يتميز بتشوه عظام الجمجمة، ووجود خلل في الجمجمة الوسيطة، ونتوء في الجمجمة يسمى بمنطقة تشوه الأنسجة الوعائية الدماغية الأولية أو الجينية. هو جزء من الأنسجة الإضافية الشاذة الاسفنجية للأوعية الدموية مع أنسجة دبقية تتراوح بين كونها مجرد غشاء إلى كتلة كبيرة من النسيج الضام، وقنوات وعائية نزفية، والعقيدات الدبقية، والضفائر المشيمية غير المنظمة.[20]
اندماج مقدمة الدماغ
هذا النوع هو الأكثر شيوعاً من بين أنواع انعدام الدماغ، وهي الحالة التي يكون فيها الدماغ غير موجود بأكمله.[20]
انشقاق القحف والسيساء
وهو من أشد أنواع انعدام الدماغ حيث أن منطقة تشوه الأنسجة الوعائية الدماغية الأولية أو الجينية والمنطقة النخاعية الوعائية تملآن كل من عيوب الجمجمة والعمود الفقري. يتميز انشقاق القحف والسيساء لانعدام الدماغ بالعيوب العظمية في العمود الفقري، وتعرض الأنسجة العصبية كما في قبو الجمجمة يفشل في تشكيل.[20][21] انشقاق القحف والسيساء يحدث في حوالي 1 من كل 1000 ولادة حية، ولكن يمكن للاختبارات الفيزيائية والكيميائية المختلفة بأن تكشف عن إغلاق الأنبوب العصبي أثناء الحمل المبكر.[22]
توقعات سير المرض
انعدام الدماغ مرض لا شفاء منه وعند ولادة طفل بهذه الحالة ليس هناك ما تتوقعه سوى أنه سيموت، فمعظم المصابين بهذه الحالة لا يعيشون حتى الولادة وإن ولدوا فإنهم يموتون بعد ساعات أو أيام كحد أقصى بسبب توقف القلب والتنفس.[7][23] ومن الأطفال النادرين الذين ولدوا بهذا العيب وبقوا على قيد الحياة مدة طويلة أربعة أطفال: ستيفاني كيني ولدت في فرجينيا وعاشت مدة سنتين و 174 يوما [24] ، فيتوريا دي كريستو ولدت في شهر يناير/كانون الثاني 2010م وماتت في 17 تموز/يوليو 2012م [25] ، ونيكولاس كوكي الذي ولد في كولارادو في أميركا وعاش 3 سنوات و 11 شهرا ومات في 31/10/2012م [26][27] وأنجيلا موراليس.[28]
وفي الغالب، لا يقوم الأطباء بجهد كبير لإنعاش المواليد المصابين لأن احتمالية وعي المولود أصلا شبه معدومة، واستمرار حياته كذلك، لذا يعطي الأطباء لهؤلاء المواليد مواد مغذية وماء ثم يتركون الطبيعة تأخذ مجراها، أما القيام بعمليات جراحية أو تقديم تهوية اصطناعية للطفل فيعتبر أمرًا غير مجدٍ إطلاقًا، حتى أنَّ بعض الأطباء يعتبرون تقديم الماء والمغذيات أمرا زائدا غير مجدٍ أيضا.
في حالة عدم الإجهاض، 55% من الأطفال الذين شخصت إصاباتهم خلال مرحلة الحمل لا يبقون أحياء حتى الولادة ويموتون قبل ذلك
علم الأوبئة
إصابات انعدام الدماغ في الولايات المتحدة هي حوالي 1 من كل 10000 ولادة.[29] وقد تكون النسبة أعلى بين الأفارقة السود كما في نيجيريا فتكون 3 إصابات لكل 10000 في عام 1990 في حين قدرت معدلات في غانا أنه يصاب 8 من 10000 في عام 1992.[30] وفي الصين بنسبة 5 في 10000.[30]
تشير الأبحاث إلى أن المواليد الإناث هم أكثر عرضة للإصابة بهذا الاضطراب بشكل عام.
قضايا أخلاقية
التبرع بالأعضاء
قضية التبرع بالأعضاء من القضايا الهامة المتعلقة بحالة انعدام الدماغ، وقد طرحت هذه المواضيع لأول مرة على إثر قصة الطفلة ثيريزا عام 1992م.[31] في الواقع، بالرغم من حاجة الأطباء الماسة لزراعة أعضاء الأطفال للمرضى إلا أن وفرة الأعضاء كالقلب أو الكلية لزرعها في جسم طفل قليلة، وللتدليل على حاجة الأطباء لأعضاء جاهزة مهيأة للزراعة، فإن إحصائية نشرت عام 1999م ووجدت أن 30-50 % من الأطفال الذين يموتون دون سن الثانية يموتون وهم بحاجة لزراعة أعضاء.[31] وحتى يكون العضو قابلا للزراعة، لا بد من نزعه من الجسم أثناء دوران الدم في الجسم أو بعد وفاة المتبرع بفترة قصيرة جدا (أي بعد انقطاع الدورة الدموية بقليل)، ولكنَّ ذلك يطرح مسألة ذات أبعاد أخلاقية من جهة وقانونية من جهة أخرى، إذ إن القانون الأميركي يمنع نزع أي عضو من جسم شخص حي، ولا يجوز نزعه إلا بعد وفاة المتبرع ما عدا حالات التبرع بالكلى أو بأجزاء من الكبد.
ولذلك فإن دعاة دعم التبرع بالأعضاء يسعون إلى المساهمة في زيادة عدد الأعضاء المهيأة للزراعة في المستشفيات في ظل الزيادة الملحوظة في عدد الحالات التي تحتاج زراعة أعضاء لتبقى على قيد الحياة؛ فأميريكا مثلا تحتاج سنويا إلى 400-500 قلب ورئة لأطفال رضع وحوالي 1000 كبد طفل رضيع لعمليات الزراعة [32] ، إن المصاب بانعدام الدماغ يمتلك جذع دماغ حيّ، لذا يكون قادرا على القيام بأفعال انعكاسية مثل التنفس التلقائي، وعلى ذلك لا نستطيع القول جازمين بأنه ميت دماغيا.[33]
إن قضية نزع الأعضاء من الأطفال المصابين بانعدام الدماغ باعتبارهم أشخاصًا ميؤوس من حياتهم أمر أخلاقي خطير، فمع أنهم فعليا ميتون شئنا أم أبينا، ولكن السماح بمثل هذه العمليات قد يفتح المجال لحدوث أمور أخرى أكثر خطرا؛ فمثلا قد يصبح على إثر ذلك تبرع كبار السن ممن بلغوا مرحلة الكهولة وأصيبوا بالخرف بأعضائهم جائزا. حتى أن اقتراحات عدة اقترحت تجاوز هذه المسائل القانونية والأخلاقية من خلال توسيع مفهوم «الموت» ليشمل المواليد الذين يئس الأطباء من إمكانية عيشهم وبالتالي يصبح موضوع نزع أعضاء الطفل المولود بانعدام الدماغ جائزًا وموافقا للقانون.[34] ومن القصص الملفتة التي تدل على وعي الآباء وتفهمهم لحاجة الطب إلى أعضاء لغايات الزراعة قصة حدثت في المملكة المتحدة-بريطانيا، وهي قصة تيدي هولستون الذي شُخصت إصابته بانعدام الدماغ وهو في بطن أمه في الأسبوع الثاني عشر من الحمل، فرفض أبواه الإجهاض وقرروا انتظار ولادته والتبرع بأعضائه للمساهمة في إنقاذ حياة أناس آخرين، وعندما ولد في 22/4/2014م في ويلز-كارديف عاش لمدة ساعة وأربعين دقيقة، ثم نزع قلبه وكليتاه، حيث تم زراعة كليتيه لشخص بالغ في ليدز. كان لتيدي توأم اسمه Noah وقد ولد سليما.[35]
موت الدماغ
هناك أربعة مفاهيم أساسية لوصف الموت الدماغي وهي: فشل القلب، الفشل الرئوي، موت الدماغ الكامل، وموت القشرة المخية الحديثة، والبعض يقول بأن المصابين بانعدام الدماغ عندهم موت في القشرة المخية الحديثة لافتقارهم لسمتين أساسيتين في اعتبار الإنسان حيًّا وهما الوعي والإدراك، وبما أن موت القشرة المخية الحديثة دلالة على الموت الدماغي،[36] فإن هذا القول يدعم الرأي الموافق على استخدام أعضاء الأطفال المصابين بانعدام الدماغ حال ولادتهم.[37][38]
إنهاء الحمل (الإجهاض)
إن انعدام الدماغ عيب يمكن تشخيصه بدقة قبل الولادة، وبما أن طبيعته معروفة وعدم إمكانية عيش المصاب به ثابتة، فإن آباء المصابين يُخَيَّرون في أمر الإجهاض في الثلث الثاني أو الثالث من الحمل حسب قانون الدولة التي يعيشون فيها.[32][32][39] في البرازيل عام 2012م، أعطي الحق للمرأة الحامل بطفل مصاب بانعدام الدماغ بأن تقرر إجراء الإجهاض أو عدمه، ومع ذلك فإن هذه القضايا تلاقي معارضات دينية دوما من ممثلي الديانات في كل دولة.[40]
إجراءات قانونية
في التاريخ الطبي لانعدام الدماغ، برزت قضية الطفلة ثيريزا كقضية جدل في كون نزع أعضاء الطفل المصاب بانعدام الدماغ جائزًا أم لا، [31] ولدت ثيريزا عام 1992م وكان أبواها يعلمان أن لا مناص من موتها، فاقترحوا على الطبيب أن تنزع أعضاؤها وأن يتم التبرع بها لمن هم في حاجة، ورغم موافقة الطبيب إلا أن قانون ولاية فلوريدا منع نزع أعضائها وهي حية، فعاشت تسعة أيام، ثم ماتت ولم تعد أعضاؤها صالحة للنزع والزراعة.[41]
القانون الموحد للولايات المتحدة الأمريكية
مشروع القانون الموحد في تعريف الموت (UDDA) المطبق في كثير من ولايات أميريكا هو نموذج مثالي؛ إذ يعتبر هذا القانون كل من توقفت وظائف التنفس ودوران الدم فيه أو من توقفت عنده وظائف الدماغ بشكل غير قابل للتدارك والعلاج ميتا.[32] وهناك مشروع قانون آخر يعطي الحق للأشخاص أنفسهم في اتخاذ قرار التبرع بالأعضاء ولأهل الشخص بعد وفاته مع التأكيد على أن التبرع بالأعضاء أمر تطوعي بحت ولا يجوز لأحد إطلاقا أن يدفع لآخر مبلغا من المال من أجل التبرع.[32][42]
البحث
وقد أجريت بعض الأبحاث الجينية لتحديد أسباب انعدام الدماغ. وقد وجد أن الغضروف homeoprotein (CART1) يتم التعبير عنه بشكل انتقائي في الغضروفية (خلايا الغضروف). تم تعيين جين CART1 إلى الكروموسوم 12q21.3-Q22. أيضا، فقد وجد أن الفئران متماثل لنقص في الجين Cart1 تجلى انعدام القحف وانعدام المخ الجزئي، والعلاج قبل الولادة مع حمض الفوليك وقمع انعدام القحف وانعدام المخ الجزئي في المسوخ Cart1 التي تعاني من نقص .[43][44]
المراجع
- "Cephalic disorders – Overview, Anencephaly, Colpocephaly – neurologychannel". مؤرشف من الأصل في 9 May 2008. اطلع عليه بتاريخ May 2008.
{{استشهاد ويب}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Keating، Caitlin (7 أبريل 2015). "'Miracle Baby' Not Supposed to Live After Childbirth Celebrates Her First Birthday". بيبول. مؤرشف من الأصل في 2016-05-12. اطلع عليه بتاريخ 2015-04-07.
- Ratcliffe، Stephen D.، المحرر (2008). Family medicine obstetrics (ط. 3rd). Philadelphia: Mosby Elsevier. ISBN:0-323-04306-2.
- "Cephalic disorders – Overview, Anencephaly, Colpocephaly – neurologychannel". 3 سبتمبر 2015. مؤرشف من الأصل في 2011-01-02. اطلع عليه بتاريخ 2016-09-19.
- O'Rahilly، M؛ Muller، F (1992). Human Embryology & Teratology. New York: Wiley-Liss, Inc. ص. 253. ISBN:0471382256.
- Chervenak، F.A.؛ Kurjak, A.؛ Comstock, C.H. (1995). Ultrasound and the Fetal Brain: Progress in Obstetric and Gynecological Sonography Series (ط. 1st publ). New York: Parthenon Pub. Group. ص. 102. ISBN:1850706123.
- "Anencephaly Information Page: National Institute of Neurological Disorders and Stroke (NINDS)". مؤرشف من الأصل في 2008-05-09. اطلع عليه بتاريخ 2008-05-08.
- koaa.com, Baby Without A Brain, Nickolas Coke, Update نسخة محفوظة 11 نوفمبر 2013 على موقع واي باك مشين.
- koaa.com,"Miracle" child born without brain dies in Pueblo نسخة محفوظة 06 أكتوبر 2014 على موقع واي باك مشين.
- Ratcliffe، Stephen D.، المحرر (2008). Family medicine obstetrics (ط. 3rd). Philadelphia: Mosby Elsevier. ISBN:0-323-04306-2.[بحاجة لرقم الصفحة]
- Shaffer، Lisa G.؛ Marazita، Mary L.؛ Bodurtha، Joann؛ Newlin، Anna؛ Nance، Walter E. (1990). "Evidence for a major gene in familial anencephaly". American Journal of Medical Genetics. ج. 36 ع. 1: 97–101. DOI:10.1002/ajmg.1320360119. PMID:2333913.
- Kaneko، Kotaro J.؛ Kohn، Matthew J.؛ Liu، Chengyu؛ Depamphilis، Melvin L. (2007). "Transcription factor TEAD2 is involved in neural tube closure". Genesis. ج. 45 ع. 9: 577–87. DOI:10.1002/dvg.20330. PMC:2765819. PMID:17868131.
- Cowchock، S.؛ Ainbender، E.؛ Prescott، G.؛ Crandall، B.؛ Lau، L.؛ Heller، R.؛ Muir، W. A.؛ Kloza، E.؛ وآخرون (1980). "The recurrence risk for neural tube defects in the United States: A collaborative study". American Journal of Medical Genetics. ج. 5 ع. 3: 309–14. DOI:10.1002/ajmg.1320050314. PMID:7405962.
- "نسخة مؤرشفة". مؤرشف من الأصل في 2011-03-04. اطلع عليه بتاريخ 2016-06-07.[استشهاد منقوص البيانات]
- "Anencephaly". Genetics Home Reference. National Institutes of Health. 22 أغسطس 2011. مؤرشف من الأصل في 2019-08-19. اطلع عليه بتاريخ 2011-08-28.
- Goldsmith, Alexander (1996, quoted by Millen and Holtz, "Dying for Growth")[تحقق من المصدر]
- Badano، Jose L.؛ Mitsuma، Norimasa؛ Beales، Phil L.؛ Katsanis، Nicholas (2006). "The Ciliopathies: An Emerging Class of Human Genetic Disorders". Annual Review of Genomics and Human Genetics. ج. 7: 125–48. DOI:10.1146/annurev.genom.7.080505.115610. PMID:16722803.
- Joó JG، Beke A، Papp C، وآخرون (2007). "Neural tube defects in the sample of genetic counselling". Prenat. Diagn. ج. 27 ع. 10: 912–21. DOI:10.1002/pd.1801. PMID:17602445.
- Cedergren M، Selbing A (2006). "Detection of fetal structural abnormalities by an 11-14-week ultrasound dating scan in an unselected Swedish population". Acta Obstetricia et Gynecologica Scandinavica. ج. 85 ع. 8: 912–5. DOI:10.1080/00016340500448438. PMID:16862467.
- Isada، Nelson B.؛ Qureshi، Faisal؛ Jacques، Suzanne M.؛ Holzgreve، Wolfgang؛ Tout، Mary Jo؛ Johnson، Mark P.؛ Evans، Mark I. (1993). "Meroanencephaly: Pathology and Prenatal Diagnosis". Fetal Diagnosis and Therapy. ج. 8 ع. 6: 423–8. DOI:10.1159/000263862. PMID:8286034.
- Murlimanju، N؛ Vishal، K؛ Maligi، AM؛ Naveen، NS (2010). "Craniorachischisis totalis". Journal of Neurosciences in Rural Practice. ج. 1 ع. 1: 54–5. DOI:10.4103/0976-3147.63108. PMC:3137839. PMID:21799625.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - Gilbert، Scott F. (2010). Developmental biology (ط. 9th). Sunderland, Mass.: Sinauer Associates. ص. 338. ISBN:0878933840.
- Kinsman، SL؛ Johnston، MV (2007). "Chapter 592: Congenital anomalies of the central nervous system". في Kliegman، RM؛ Behrman، RE؛ Jenson، HB (المحررون). Nelson Textbook of Pediatrics (ط. 18th). Philadelphia, PA: Saunders Elsevier. ISBN:1-4377-0755-6.
- "Beloved Vitoria Blog". مؤرشف من الأصل في 2017-09-03. اطلع عليه بتاريخ 2012-07-20.
- "Boy without a brain". مؤرشف من الأصل في 2013-11-11. اطلع عليه بتاريخ 2012-07-16.
- Nicholas Coke Wiki – Baby Without a Brain. Lmg.letmeget.net (2008-12-18). Retrieved on 2013-05-23. نسخة محفوظة 24 أبريل 2018 على موقع واي باك مشين.
- Ortiviz, David (October 31, 2012) "Miracle" child born without brain dies in Pueblo. koaa.com. Retrieved on 2013-05-23 نسخة محفوظة 06 أكتوبر 2014 على موقع واي باك مشين.
- Keating، Caitlin (7 أبريل 2015). "'Miracle Baby' Not Supposed to Live After Childbirth Celebrates Her First Birthday". People. مؤرشف من الأصل في 2018-05-28. اطلع عليه بتاريخ 2015-04-07.
- "Anencephaly". PubMed Health. 1 مايو 2011. مؤرشف من الأصل في 2014-03-28.
- Neural Tube Defects : From Origin to Treatment: From Origin to Treatment. Oxford University Press. 2005. ص. 125–126. ISBN:9780199775149. مؤرشف من الأصل في 2020-02-14.
- Bard، Jennifer S. (1999). "The diagnosis is anencephaly and the parents ask about organ donation: Now what? A guide for hospital counsel and ethics committees". Western New England Law Review. ج. 21 ع. 1: 49–95. PMID:12774804. مؤرشف من الأصل في 2018-08-25.
- Meinke، Sue. "Anencephalic Infants as Potential Organ Sources: Ethical and Legal Issues" (PDF). National Reference Center for Bioethics Literature. مؤرشف من الأصل (PDF) في 2013-01-02. اطلع عليه بتاريخ 2012-07-19.
- Glasson، John؛ Plows، Charles W.؛ Clarke، Oscar W.؛ Cosgriff، James H.؛ Kliger، Craig H.؛ Ruff، Victoria N.؛ Tenery، Robert M.؛ Wilkins، George T.؛ وآخرون (1995). "The Use of Anencephalic Neonates as Organ Donors". JAMA. ج. 273 ع. 20: 1614–8. DOI:10.1001/jama.1995.03520440068039. PMID:7745776.
- Ahmad، Ferhaan (1992). "Anencephalic infants as organ donors: Beware the slippery slope". CMAJ. ج. 146 ع. 2: 236–41, 244. PMC:1488368. PMID:1735049.
- . bbc.co.uk. Retrieved on 2015-04-23. نسخة محفوظة 05 مايو 2017 على موقع واي باك مشين.
- Ryskamp، Jessica. "Anencephaly: Concepts of Personhood, Ethical Questions, and Nursing Care". مؤرشف من الأصل في 2016-03-04. اطلع عليه بتاريخ 2012-07-19.
- Personal Injury Lawyer Nashville • David Randolph Smith نسخة محفوظة 03 مارس 2016 على موقع واي باك مشين.
- Beresford, H. Richard (يوليو 1996). "Ethics in Neuroscience: Mind over Matter" (PDF). Indiana University. مؤرشف من الأصل (PDF) في 2005-11-01. اطلع عليه بتاريخ 2020-09-23.
- "The World's Abortion Laws Map 2013 Update" (PDF). مؤرشف من الأصل (PDF) في 2019-09-16.
- "Anencephaly in Brazil: A New Decision, Old Issues". مؤرشف من الأصل في 2019-02-25. اطلع عليه بتاريخ 2012-07-19.
- Rachels، James. "What is Morality" (PDF). مؤرشف من الأصل (PDF) في 2018-02-18. اطلع عليه بتاريخ 2012-07-19.
- "Uniform Declaration of Death Act (UDDA)". مؤرشف من الأصل في 2019-01-22.
- Chen، Chih-Ping (2008). "Syndromes, Disorders and Maternal Risk Factors Associated with Neural Tube Defects (III)". Taiwanese Journal of Obstetrics and Gynecology. ج. 47 ع. 2: 131–40. DOI:10.1016/S1028-4559(08)60070-4. PMID:18603496.
- Zhao، Qi؛ Behringer، Richard R.؛ De Crombrugghe، Benoit (1996). "Prenatal folic acid treatment suppresses acrania and meroanencephaly in mice mutant for the Cart1 homeobox gene". Nature Genetics. ج. 13 ع. 3: 275–83. DOI:10.1038/ng0796-275. PMID:8673125.
روابط خارجية
- Genetic Basis of Anencephaly
- Exencephaly – Anencephaly Sequence and its Sonographic Features
- Duke University's Anencephaly page, including recruiting information for research
- Images of Anencephaly
- Specimens – Anencephaly
- بوابة أخلاقيات
- بوابة فلسفة
- بوابة طب
.